In diesem Artikel werden wir in die Welt der Bauchwandschmerzen eintauchen – speziell in die des abdominalen kutanen Nerveneinklemmungssyndroms (ACNES) – eine Diagnose, die selten in Betracht gezogen wird, wenn Patienten mit Bauchschmerzen in der Notaufnahme behandelt werden.
Fall
Ihre nächste Patientin ist Frau Amanda Cnes, eine 34-jährige Frau mit Bauchschmerzen. Bevor Sie die Patientin sehen, blättern Sie ihre Akte durch. Sie hatte im letzten Jahr zahlreiche Besuche in der Notaufnahme wegen Unterleibsschmerzen, die alle normale Untersuchungen ergaben. Sie hat mehrere Konsultationsvermerke von Spezialisten, die keine Ursache für ihre Schmerzen finden konnten. Ihre Bildgebung, einschließlich CT und MRI, war normal. Sie hatte sogar eine normale Leberbiopsie. Sie sehen die Patientin, und sie wiederholt ihre Frustration über die fehlende Diagnose und dass „die Schmerzen wieder aufgeflammt sind“. Sie fühlt sich merklich unwohl, wenn sie versucht, auf dem Untersuchungstisch zu liegen, und berichtet über Übelkeit im Zusammenhang mit den Schmerzen.
Hintergrund
ACNES hat eine absolute Prävalenz, die auf 1/1800 Erwachsene1 geschätzt wird, und eine unbekannte Prävalenz bei Kindern.2 Eine retrospektive Studie ergab, dass bei 2 % der Patienten, die mit Bauchschmerzen in die Notaufnahme kamen, schließlich ACNES diagnostiziert wurde.1 Andere Studien zeigen, dass die Prävalenz von ACNES oder anderen Bauchwandschmerzsyndromen bei 10-30% lag, nachdem die Patienten eine negative diagnostische Abklärung zum Ausschluss anderer Ursachen hatten.3,4 Trotzdem ist ACNES wenig bekannt und wird selten diagnostiziert.2,5
Risikofaktoren für ACNES sind u.a. das Geschlecht (4:1 weibliche Prävalenz)6 und unterscheiden sich, wenn sie bei Erwachsenen auftreten (Risikofaktoren: 30-50 Jahre alt, kürzliche körperliche Aktivität, Überbeanspruchung der Bauchwandmuskulatur, Adipositas, Aszites und Schwangerschaft)7-9 im Vergleich zu Kindern (Risikofaktoren: abdominale Operationen, Trauma oder Narbenbildung).10 ACNES wird durch die Einklemmung von Ästen der interkostalen Thoraxnerven verursacht, wenn diese durch Foramina medial des lateralen Randes des Rectus abdominus ziehen. Diese Einklemmung verursacht eine Ischämie des Nervs und damit Schmerzen.11-13
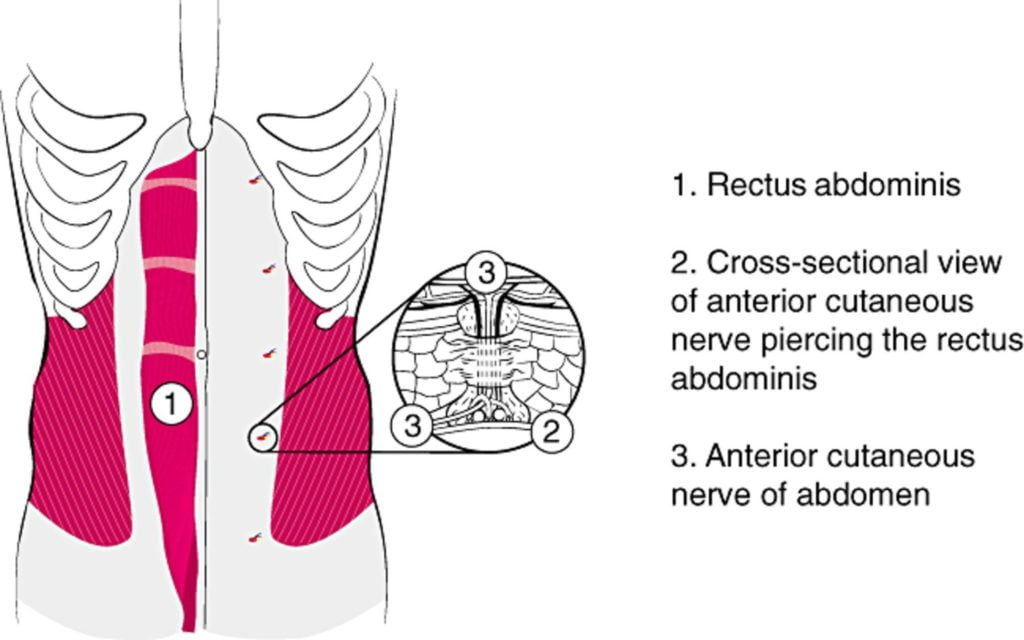
Diagnostische Merkmale:
Bevor die Diagnose ACNES in Betracht gezogen wird, sollten andere gefährliche Ursachen für Bauchschmerzen in Betracht gezogen und mit einem gewissen Grad an Sicherheit ausgeschlossen werden. Obwohl es schwierig ist, die Diagnose mit Sicherheit zu stellen, da es keine hochspezifischen Tests gibt, gibt es zahlreiche Elemente in der Anamnese und der körperlichen Untersuchung, die auf ACNES als mögliche Diagnose hinweisen. Sie wurden in zwei Tabellen zusammengefasst:
Tabelle 1. Anamnestische Merkmale, die auf ACNES11
| Schmerzcharakter | Scharf/stechend/brennend |
| Auslösende Faktoren | Schlechter bei Einsatz der Bauchmuskeln und Palpation |
| Lokalisation | Normalerweise im RLQ, kann aber auch anderswo auftreten14 |
| Zeitverlauf | Der Schmerz kann akut, chronisch oder eine akute Verschlimmerung eines chronischen Schmerzes sein |
| Begleitsymptome | Kann Übelkeit, Erbrechen, Appetitlosigkeit auftreten |
| Alle vorherigen Untersuchungen? | In der Regel ein langer klinischer Verlauf und viele unnötige Untersuchungen, kann aber auch als erste Schmerzepisode auftreten. |
Tabelle 2. Physikalische Untersuchungsmerkmale, die mit ACNES11 übereinstimmen
| Punktförmige Schmerzempfindlichkeit an einer oder mehreren Stellen | <2 cm im Durchmesser. Benutzen Sie Ihren Finger oder ein Wattestäbchen, um die Stelle zu bestimmen. |
| Hypo/Hyperästhesie der umgebenden Haut | Zwicken Sie für Schmerzen, streichen Sie mit einem Wattestäbchen für leichte Berührung, benutzen Sie ein Alkoholtupfer für Kältegefühl |
| Carnett-Zeichen | Lagern Sie den Patienten in Rückenlage auf einem flachen Untersuchungstisch. Bitten Sie ihn, den Kopf und die Schultern von der Liege zu heben (und damit die Bauchmuskeln zu aktivieren). Bei einem positiven Test nimmt der Schmerz zu und wird mit einer Fingerspitze oder einem Wattestäbchen lokalisiert. Eine viszerale Schmerzursache (z. B. Cholezystitis) kann mit diesem Manöver abnehmen. |
Wenn Anamnese und körperliche Untersuchung auf ACNES als wahrscheinliche Ursache hindeuten, kann die Diagnose mit einer ultraschallgesteuerten Nervenblockade in den Tender Point bestätigt werden, die von einem Arzt durchgeführt wird, der mit diesem Verfahren vertraut ist und darin geübt ist. Das folgende Drop-Down-Menü skizziert ein Protokoll für die Durchführung der Injektion (Anmerkung des Herausgebers: Es gelten unsere Standard-Haftungsausschlüsse – bitte informieren Sie sich über eine entsprechende Ausbildung und Anleitung, bevor Sie das Verfahren selbstständig durchführen).
Das Injektionsprotokoll für ACNES:
- Während der Patient in Rückenlage liegt, lokalisieren Sie den/die Tenderpunkt(e) genau, indem Sie mit einer Wattestäbchen oder Ihrem Finger in den Tenderbereich stoßen. Markieren Sie die Position(en) mit einem Stift. Der Tender Point hat einen Durchmesser von weniger als zwei Zentimetern und weist ein positives Carnett-Zeichen sowie eine Hypo-/Hyperästhesie der umgebenden Haut auf (siehe Tabelle 2). Für die Diagnose ist eine genaue Identifizierung der Lage des/der Tender Points erforderlich.
- Ziehen Sie 2-10 ml 1%iges Lidocain oder 0,25%iges Bupivacain pro Tender Point auf und nehmen Sie eine 26er Nadel zur Injektion.14
- Hinweis: Wenn Sie einen starken Verdacht auf ACNES als Diagnose haben, können Sie in Erwägung ziehen, ein Steroid wie Triamcinolon 20-40mg oder Methylprednisolon 40mg zu Ihrer Spritze mit Lokalanästhetikum hinzuzufügen – da diese Medikamente zur Behandlung von ACNES eingesetzt werden, wenn Ihre Diagnose richtig ist, und so einen zweiten Stich sparen.11
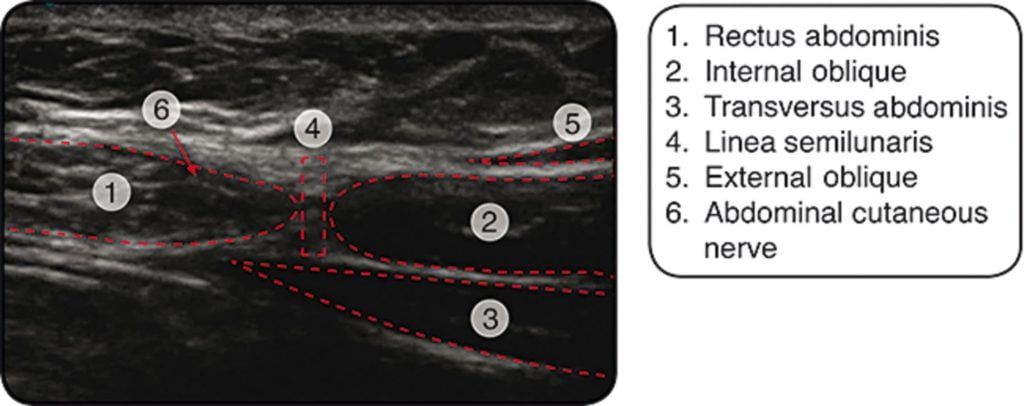
- Schnappen Sie sich Ihr freundliches tragbares Ultraschallgerät – der Zweck davon ist, den Nerv zu identifizieren, bei der Injektion zu helfen und eine intra-abdominale Injektion Ihres Lokalanästhetikums zu verhindern. Eine Hochfrequenz-Linearsonde eignet sich am besten zur Abbildung der Bauchdecke.15 Platzieren Sie den Schallkopf über der Linea alba in der Transversalebene, um die hypoechoische Rectusfaszie15 zu identifizieren. Schieben Sie die Sonde seitlich, bis ein Blick auf den seitlichen Rand des Rektusmuskels und die Linea semilunaris möglich ist.15 Der Nervus cutaneus abdominalis kann als „hyperechoischer Punkt“ knapp medial der Linea semilunaris (0,5-1,0 cm) identifiziert werden.15 Die Lage des Nervs sollte einem zuvor markierten Tenderpunkt entsprechen.15
- Schieben Sie die Nadel in der Längsachse zur Sonde vor, um ihren Verlauf durch die Bauchdecke zu visualisieren.15 Führen Sie die Nadel bis zum abdominalen kutanen Nerv vor und infiltrieren Sie dann großzügig mit Anästhetikum (+/- Steroid).15 In einer Arbeit wurden 3 mL Anästhetikum bei jedem ultraschallgeführten Injektionsvorgang verwendet.15 Zu beachten ist, dass einige Kliniker die Injektion ohne Ultraschall durchführen und einige andere Techniken verwenden.
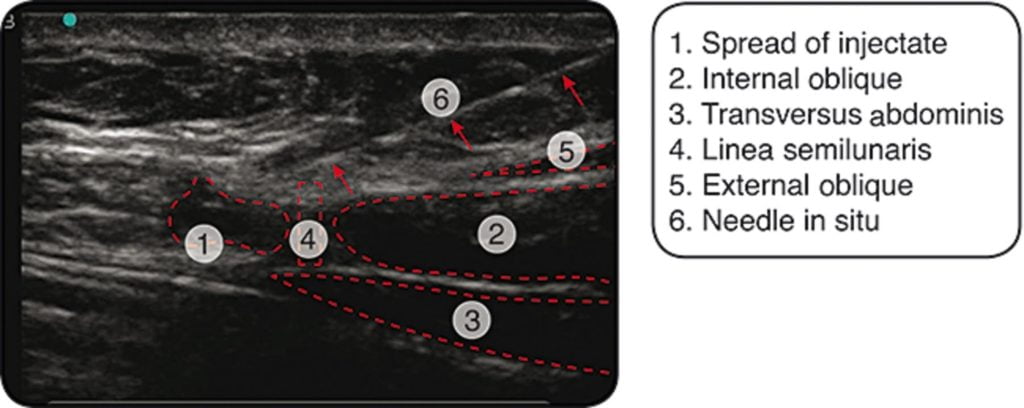
Eine >50%ige Schmerzreduktion nach dieser Injektion stützt die Diagnose von ACNES.11 Tatsächlich werden etwa 86% der Patienten durch diese Methode korrekt diagnostiziert. Bei den meisten Patienten kehren die Schmerzen zurück, sobald das Lokalanästhetikum abklingt, aber etwa 20 % haben eine längere Schmerzpause, wenn bei der Injektion ein Steroid verwendet wurde.14,16
Anmerkung: Es gibt noch einige andere Methoden zur Diagnose und Behandlung dieses Schmerzes, die in der Literatur aufgeführt sind, einschließlich des Blocks in der Transversus-Abdominus-Ebene und des Blocks in der Rektus-Ebene. Wenn Sie sich bei der Durchführung dieser Blockaden wohl fühlen, können sie ebenfalls indiziert sein.
Verlauf:
Bei der körperlichen Untersuchung von Frau Cnes ist sie im rechten unteren Quadranten schmerzempfindlich. Der Schmerz ist sehr stark mit reaktivem Guarding, aber nicht vereinbar mit anderen Merkmalen einer Peritonitis. Es gibt keinen Hinweis auf eine Masse oder Organomegalie. Mit einer Wattestäbchenprobe wird ein einzelner empfindlicher Punkt auf dem lateralen Abdomen identifiziert, wo der Schmerz am stärksten ist. Wenn Sie die Wattestäbchen nur 2 cm von der Mitte wegbewegen, führt der gleiche Druck zu einer sehr leichten Empfindlichkeit. Sie ist auch dann sehr empfindlich, wenn Sie den empfindlichen Punkt palpieren, wenn sie ihren Kopf und ihre Schultern vom Bett hebt (positives Carnett-Zeichen). Als Nächstes prüfen Sie mit einem Alkoholtupfer das Kälteempfinden in diesem Bereich und vergleichen es mit der anderen Seite. Sie verwenden auch ein Wattestäbchen, um das leichte Berührungsempfinden zu testen. Sie berichtet, dass sich die Haut über dem betroffenen Bereich mit dem Alkoholtupfer nicht so kühl anfühlt, und der Bereich fühlt sich bei leichter Berührung leicht taub an. Sie besprechen die Verdachtsdiagnose eines ACNES und empfehlen eine ultraschallgesteuerte Nervenblockade. Nachdem Sie die Einwilligung eingeholt haben, identifizieren Sie den Nerv im Ultraschall und infiltrieren den Bereich mit Bupivacain und Triamcinolon. Zwanzig Minuten später kehren Sie zu einem sehr aufgeregten Patienten zurück, der schmerzfrei und erleichtert ist, eine Diagnose zu haben.
Patienten mit ACNES benötigen eine Nachsorge, um eine kontinuierliche Behandlung zu gewährleisten. Eine ausführliche Diskussion des Managements von ACNES würde den Rahmen dieses Artikels sprengen, aber diese Patienten erhalten typischerweise ein paar Steroidinjektionen, gefolgt von einer Ablation oder chirurgischen Resektion des schmerzhaften Nervs. Wenn Sie ACNES vermuten oder diagnostizieren, sollten Sie sich ambulant an die Physikalische Medizin und Rehabilitation oder Ihre örtliche Schmerzklinik wenden.
Schlussfolgerung:
Wenn Sie immer noch denken, dass ACNES selten ist, vergleichen Sie die Inzidenz (1/1800) mit der einer Appendizitis (4,2/1800)17. Obwohl der Zustand relativ gutartig ist, ist es dennoch wert, darüber Bescheid zu wissen; wenn Sie diese Patienten richtig diagnostizieren können, werden Sie verhindern, dass sie sich erneut in Ihrer Notaufnahme für eine weitere teure Untersuchung vorstellen (und ihnen auch helfen, denn Schmerzen sind zum Kotzen!).
Hilfreiche Videos
Beschreibung des Zustands: https://www.youtube.com/watch?v=T8n5q7gM7KU
Physikalische Untersuchung und Injektion: https://www.youtube.com/watch?v=bDyX3myA0Gw
Injektionsverfahren: https://www.youtube.com/watch?v=-18ztk4aGHU&t=42s
-
van A, Brouns J, Scheltinga M, Roumen R. Incidence of abdominal pain due to the anterior cutaneous nerve entrapment syndrome in an emergency department. Scand J Trauma Resusc Emerg Med. 2015;23:19. doi:10.1186/s13049-015-0096-0
-
McGarrity T, Peters D, Thompson C, McGarrity S. Outcome of patients with chronic abdominal pain referred to chronic pain clinic. Am J Gastroenterol. 2000;95(7):1812-1816. doi:10.1111/j.1572-0241.2000.02170.x
-
Srinivasan R, Greenbaum D. Chronic abdominal wall pain: a frequently overlooked problem. Ein praktischer Ansatz für Diagnose und Management. Am J Gastroenterol. 2002;97(4):824-830. doi:10.1111/j.1572-0241.2002.05662.x
-
Thomson H, Francis D. Abdominal-wall tenderness: A useful sign in the acute abdomen. Lancet. 1977;2(8047):1053-1054. doi:10.1016/s0140-6736(77)91885-2
-
Thompson C, Goodman R, Rowe WA. Abdominal wall syndrome: Eine kostspielige Ausschlussdiagnose. Gastroenterology. Published online April 2001:A637. doi:10.1016/s0016-5085(08)83167-8
-
Costanza C, Longstreth G, Liu A. Chronic abdominal wall pain: clinical features, health care costs, and long-term outcome. Clin Gastroenterol Hepatol. 2004;2(5):395-399. doi:10.1016/s1542-3565(04)00124-7
-
Meyer G, Friedman L, Grover S. Anterior cutaneous nerve entrapment syndrome. UpToDate. Veröffentlicht im September 2020. https://www.uptodate.com/contents/anterior-cutaneous-nerve-entrapment-syndrome?search=abdominal%20cutaneous%20nerve%20entrapment&source=search_result&selectedTitle=1~150&usage_type=default&display_rank=1#H2
-
Lindsetmo R, Stulberg J. Chronic abdominal wall pain-a diagnostic challenge for the surgeon. Am J Surg. 2009;198(1):129-134. doi:10.1016/j.amjsurg.2008.10.027
-
Peleg R, Gohar J, Koretz M, Peleg A. Bauchwandschmerzen bei schwangeren Frauen, verursacht durch eine Einklemmung des N. cutaneus thoracicus lateralis. Eur J Obstet Gynecol Reprod Biol. 1997;74(2):169-171. doi:10.1016/s0301-2115(97)00114-0
-
Peleg R. Abdominal wall pain caused by cutaneous nerve entrapment in an adolescent girl taking oral contraceptive pills. J Adolesc Health. 1999;24(1):45-47. doi:10.1016/s1054-139x(98)00034-2
-
Akhnikh S, de K, de W. Anterior cutaneous nerve entrapment syndrome (ACNES): the forgotten diagnosis. Eur J Pediatr. 2014;173(4):445-449. doi:10.1007/s00431-013-2140-2
-
Applegate W. Abdominales kutanes Nerveneinklemmungssyndrom. Surgery. 1972;71(1):118-124. https://www.ncbi.nlm.nih.gov/pubmed/4332389
-
Grover M. Chronic Abdominal Wall Pain: A Missed Diagnosis. University of North Carolina; 2008:1-3. https://www.med.unc.edu/ibs/files/2017/10/winter_2008_digestweb.pdf
-
Boelens O, Scheltinga M, Houterman S, Roumen R. Management of anterior cutaneous nerve entrapment syndrome in a cohort of 139 patients. Ann Surg. 2011;254(6):1054-1058. doi:10.1097/SLA.0b013e31822d78b8
-
Kanakarajan S, High K, Nagaraja R. Chronic abdominal wall pain and ultrasound-guided abdominal cutaneous nerve infiltration: a case series. Pain Med. 2011;12(3):382-386. doi:10.1111/j.1526-4637.2011.01056.x
-
Skinner A, Lauder G. Rectus sheath block: successful use in the chronic pain management of pediatric abdominal wall pain. Paediatr Anaesth. 2007;17(12):1203-1211. doi:10.1111/j.1460-9592.2007.02345.x
-
Addiss D, Shaffer N, Fowler B, Tauxe R. The epidemiology of appendicitis and appendectomy in the United States. Am J Epidemiol. 1990;132(5):910-925. doi:10.1093/oxfordjournals.aje.a115734
Besprechung mit dem Personal
Ich sehe eine Reihe von Menschen mit Bauchschmerzen, die vom GI überwiesen werden und bei denen im Wesentlichen ein intraabdominaler Prozess ausgeschlossen wurde. Wenn ich bei diesem Problem eine Injektion vornehme, verwende ich nur sehr wenig Anästhetikum, nur etwa 2 ml, da ich der Meinung bin, je weniger man verwendet, desto eher kann man sich von einer positiven lokalen Reaktion überzeugen. Zu viel wird nach außen diffundieren und möglicherweise versehentlich andere Strukturen betäuben. Dies kann zwar immer noch positiv sein, aber Ihre Zuversicht, dass die Wirkung lokal ist, wird dadurch verringert. Und schließlich (in Bezug auf Ihren letzten Punkt) können Bauchwandschmerzen das System durch mehrfache Konsultationen und Untersuchungen sehr viel kosten, während eine einfache Injektion recht kostengünstig ist. So kann eine Injektion die gesamte medizinische Belastung für das System und natürlich auch für den Patienten reduzieren.

(Wurde 2.465 mal besucht, 2 Besuche heute)
- Bio
- Letzte Beiträge

Alex Senger

Neueste Beiträge von Alex Senger (alle anzeigen)
- „CanadiEM Presents“ Video Interview Series – Hot Wings with Dr. Brent Thoma – 26. Januar 2021
- Wie Sie Ihre CaRMS-Interviews spektakulär klingen und aussehen lassen – 14. Januar 2021
- Abdominales kutanes Nerven-Entrapment-Syndrom (ACNES): Eine gar nicht so seltene Ursache für Bauchschmerzen? – 27. Oktober 2020