Sie schauen sich ein Elektrokardiogramm (EKG) an und es steht „rSR prime in Ableitung V1 oder V2“ oder „Borderline Linksachsenabweichung“. Was bedeutet das und was können Sie tun? Hier gehe ich auf mehrere häufige, aber rätselhafte EKG-Veränderungen ein und erkläre, was sie bedeuten und was man dagegen tun kann.
unspezifische intraventrikuläre Leitungsverzögerung (NS IVCD)
Eine unspezifische intraventrikuläre Leitungsverzögerung (IVCD) ist eine Verlangsamung der Erregungsleitung durch das Myokard, die nicht die Kriterien eines Rechts- oder Linksschenkelblocks erfüllt. Zu den Ursachen gehören große Myokardinfarkte, Myokardfibrose, Amyloidose, Kardiomyopathien oder ventrikuläre Hypertrophie. Patienten mit unspezifischen intraventrikulären Leitungsverzögerungen haben ein fast doppelt so hohes Risiko für Gesamttod und kardiovaskulären Tod im Vergleich zu Patienten ohne NS-IVCDs. (1)
RSR‘ in V1 oder V2
Ein rSR‘-Muster V1 oder V2 kann ein normaler Befund oder eine Variante bei jüngeren Menschen oder Sportlern sein. Es kann auch als inkompletter Rechtsschenkelblock bezeichnet werden und beschreibt einen QRS-Komplex, der < 120 msec mit einer kleinen R-Welle, gefolgt von einer tieferen S-Welle und einer weiteren kleinen R-Welle in V1 und/oder V2 zu sehen ist. Die R-Welle oder R-Prime hat keine größere Amplitude als die S-Welle. (2) Dieses Muster ist kein Vorläufer eines Rechtsschenkelblocks oder einer anderen signifikanten Überleitungsanomalie. (2) Selten wird dieses Muster bei Vorhofseptumdefekten oder Lungenerkrankungen mit erhöhten rechtsseitigen Herzdrücken gesehen.
Q-Wellen
Kleine Q-Wellen, die eine normale initiale Depolarisation des intraventrikulären Septums darstellen, sind normal und werden häufig in den inferioren und anterolateralen Ableitungen (Ableitungen 3, aVF, aVL, 1, V5 und V6) gesehen. (3,4) Q-Wellen sind in den Ableitungen V1-V3 abnormal. Q-Wellen gelten als unauffällig, wenn sie <0,04 Sekunden (<1 kleines Kästchen) breit sind und < 1/4 der Amplitude der R-Welle betragen. Pathologische Q-Wellen finden sich bei Myokardinfarkten und Kardiomyopathien (z. B. hypertrophe Kardiomyopathie, infiltrative Myokarderkrankungen wie Amyloid) und Herztumoren. Pseudo-Q-Wellen können bei Linksschenkelblock, linksventrikulärer Hypertrophie, rechtsventrikulärer Hypertrophie, linksventrikulärem Faszikelblock, Präexzitation, Wolff-Parkinson-White-Syndrom, abnormer Rotation des Herzens (z. B. frühe und späte Transition), pulmonale
Erkrankungen (Emphysem, Cor pulmonale, akute Lungenembolie und Brustkorbableitungsfehler.(5)
Septaler Myokardinfarkt
Der septale Myokardinfarkt bezieht sich auf das Sehen von Q-Wellen in den Ableitungen V1 und V2. Obwohl ein septaler Myokardinfarkt dieses Muster verursachen kann, wird es häufiger durch kranial falsch platzierte präkordiale Ableitungen V1 und V2 verursacht, was ein häufiger technischer Fehler ist. (6) Denken Sie daran, dass die Ableitungen V1 und V2 im 4. Interkostalraum rechts bzw. links vom Sternumrand platziert werden. Um den vierten Interkostalraum zu finden, suchen Sie zunächst den Grat am sternalen Manubrium (zweiter Interkostalraum) und palpieren dann zwei Interkostalräume nach unten. Eine Beschreibung der Ableitungsplatzierung finden Sie unter Executive Electrocardiogram Education (ecgedu.com) bei den Beispielvideos.
Early Transition
Transition ist die Achse des Herzens in der transversalen oder horizontalen Ebene. Bei einem normalen Herzen liegt der Übergangspunkt oder der Punkt, an dem die QRS-Komplexe isoelektrisch erscheinen (gleiche Höhe der R-Welle zur Tiefe der S-Welle), in Ableitung V3 oder V4. Wenn der Übergangspunkt in Ableitung V1 oder V2 liegt, wird dies als frühe Transition bezeichnet und bezieht sich darauf, dass das Herz nach rechts gedreht ist oder die Kräfte der Depolarisation in der horizontalen Ebene mehr nach rechts gerichtet sind als normal. Dies wurde früher als Linksdrehung bezeichnet. Die Bedeutung der frühen Transition mag nominell sein, aber zu den Bedingungen, die eine frühe Transition verursachen können, gehören: unsachgemäße Platzierung der Ableitungen, elektrische Verschiebung nach rechts, rechtsventrikuläre Hypertrophie, Wolff-Parkinson-Weiß, posteriorer Myokardinfarkt, linksseptaler Faszikelblock, Verschiebung des Septums nach rechts, hypertrophe Kardiomyopathie und sklerotische Läsionen der thorakalen Aorta.(7)
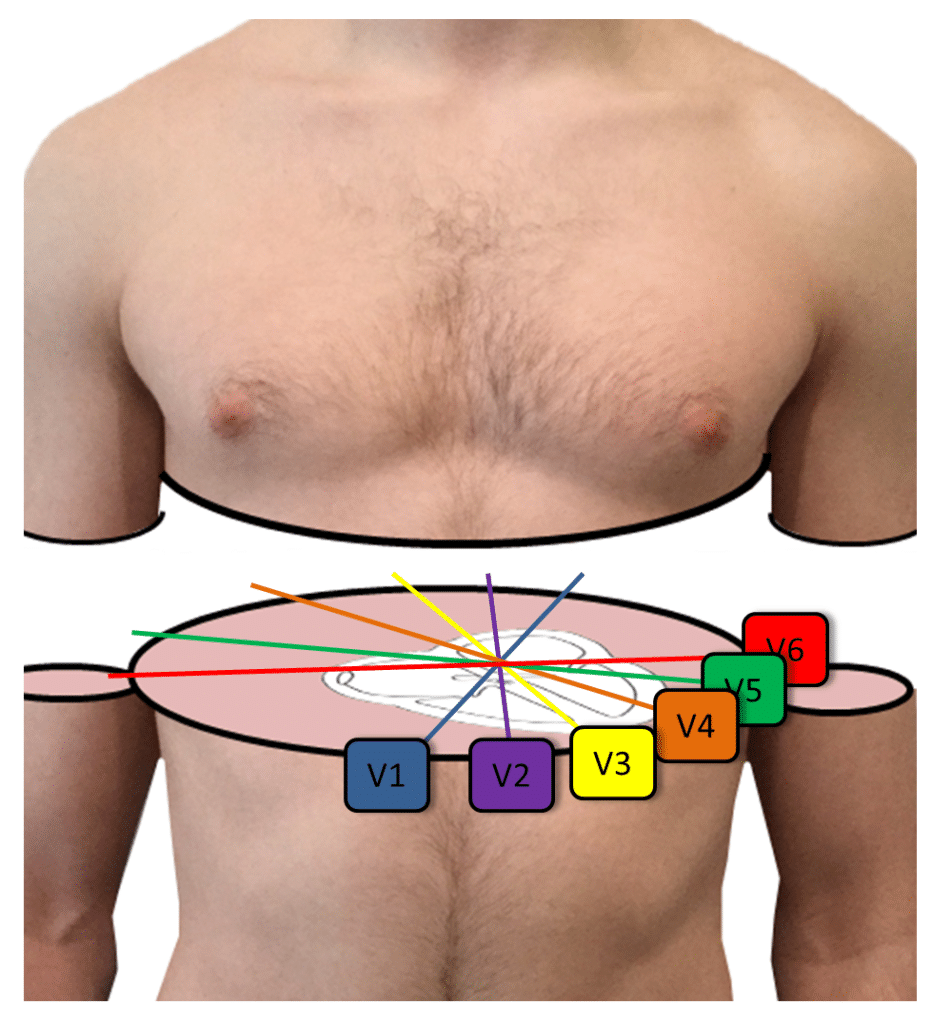
Späte Transition
Wenn der Übergangspunkt in Ableitung V5 oder V6 liegt, wird dies als späte Transition bezeichnet und bezieht sich darauf, dass das Herz nach links gedreht ist oder die Kräfte der Depolarisation in der horizontalen Ebene mehr nach links gerichtet sind als normal. Dies wurde früher als Rechtsdrehung bezeichnet. Zu den Bedingungen, die eine späte Transition verursachen können, gehören: falsche Ableitungsplatzierung, intraventrikuläre Leitungsanomalien sekundär zur Myokarddegeneration, rechtsventrikuläre Herzerkrankung, Verschiebung des Septums nach links, dilatative
Kardiomyopathie, Verschiebung des gesamten Herzens nach links, Lungenemphysem und vertikales Herz, das normalerweise bei einer dünnen und großen Person gesehen wird.(7)
Schwache R-Wellen-Progression
Schwache R-Wellen-Progression (PRWP) bedeutet, dass die R-Wellen in den präkordialen (Brustkorb-)Ableitungen nicht wie üblich von Ableitung V1 zu V3 höher werden und dass die R-Welle in Ableitung V3 weniger als 3 mm hoch ist. Der Hauptgrund, danach zu suchen, ist die Erwägung eines Vorderwand-Myokardinfarkts. Andere Bedingungen, wie eine normale Variante oder eine rechtsventrikuläre Hypertrophie, können ebenfalls eine PRWP verursachen.
Nicht-spezifische ST- und T-Wellen-Veränderungen
Nicht-spezifische ST- und T-Veränderungen (NSST&T) ist ein Begriff, der verwendet wird, wenn die ST-Segmente und die T-Wellen nicht vollkommen normal aussehen, aber auch nicht die klassischen Kriterien einer Ischämie, einer Verletzung oder anderer pathologischer Anomalien erfüllen. Obwohl sie gutartig sein können, können sie auch ein Hinweis auf kardiale Anomalien, wie z. B. Ischämie, sein, insbesondere bei kardialen Symptomen.
„Kann nicht ausgeschlossen werden“
Der Begriff „kann nicht ausgeschlossen werden“ wird verwendet, wenn etwas Abnormales gesehen wird, aber nicht diagnostisch für einen bestimmten Zustand. Wenn z. B. eine schlechte R-Wellen-Progression in den Ableitungen V1 bis V3 bei einem Patienten gesehen wird, der auch eine linksventrikuläre Hypertrophie hat, kann der EKG-Leser einen Vorderwand-Myokardinfarkt (MI) nicht ausschließen. Der Leser kann dann sagen: „kann einen Vorderwand-MI nicht ausschließen.“
Borderline Linksachsenabweichung
Linksachsenabweichung ist per Definition eine koronale QRS-Achse von mehr als -30 Grad. Manche EKG-Geräte bezeichnen jede Achse im rechten oberen Quadranten (zwischen 0 und -90 Grad) als Linksachsenabweichung. Nicht selten bezeichnen diese Computer eine QRS-Achse von 0 bis -30 Grad als „grenzwertige Linksachsenabweichung“. In Wirklichkeit ist dieser Begriff bedeutungslos und wahrscheinlich normal.
(1)Rawshani, A. Nonspecific intraventricular conduction delay (defect). Klinische EKG-Interpretation. 2016-11-10. https://ecgwaves.com/nonspecific-intraventricular-conduction-delay-defect/
(2)Right Bundle Branch Block Conduction Abnormalities(RsR‘, incomplete RBBB, RBBB plus RVH). http://www.cardiology.org/tools/ecg_abnormalities/RBCK.htm
(3)Analyse und Interpretation des Elektrokardiogramms Schritt 8: Q-Wellen beurteilen und Bedeutung bestimmen. Queens University. https://meds.queensu.ca/central/assets/modules/ts-ecg/step_8_assess_q_waves_and_determine_significance.html
(4)Burns, E. Q Waves. Leben auf der Überholspur. November 25, 2018. https://litfl.com/q-wave-ecg-library/
(5)EKG Challenges: Myokardinfarkt imitiert Q-Wellen. AACN Advanced Critical Care. Oktober/Dezember 2007, Band :18 Nummer 4 , Seite 440 – 444 . https://www.nursingcenter.com/journalarticle?Article_ID=751949&Journal_ID=230572&Issue_ID=751906
(6)Ilg KJ, Lehmann MH. Die Bedeutung der Erkennung eines pseudoseptalen Infarkts aufgrund einer elektrokardiographischen Ableitungsfehllage. Department of Internal Medicine, University of Michigan School of Medicine, Ann Arbor, Mich. August 18, 2011. https://www.amjmed.com/article/S0002-9343(11)00384-6/pdf#/article/S0002-9343(11)00384-6/fulltext
(7)http://en.ecgpedia.org/wiki/Clockwise_and_Counterclockwise_rotation