LE CAS
Une Chinoise de 32 ans a consulté notre clinique de médecine familiale parce qu’elle souffrait de céphalées, de douleurs au cou et d’une toux intermittente qui produisait des expectorations blanches depuis 7 jours. Elle a décrit le mal de tête comme étant sévère et ressemblant à une pression, et a dit qu’il s’était progressivement aggravé au cours des 3 semaines précédentes, coïncidant avec son premier voyage hors de Chine aux États-Unis. La patiente a indiqué qu’elle souffrait également de vomissements occasionnels, de vertiges, d’une faible fièvre, de frissons, de sueurs nocturnes et d’une fatigue croissante.
Avant cette visite, la patiente s’était rendue aux urgences deux fois en une semaine, mais on lui avait dit qu’elle souffrait d’une migraine et d’un syndrome viral et on l’avait renvoyée chez elle. On lui a également dit de prendre un rendez-vous de suivi dans notre clinique ambulatoire de médecine familiale.
En dehors des symptômes qui l’ont amenée dans notre clinique, le seul autre élément notable des antécédents de la patiente était une résection d’une » masse du cou » en Chine 8 ans auparavant. (Le diagnostic de la masse du cou était inconnu.)
Inquiétés par les signes et symptômes qu’elle présentait, nous avons envoyé la patiente aux urgences, où elle a été admise pour une évaluation plus approfondie et le traitement d’une possible méningite. Aux urgences, elle avait une température de 101,5° F ; ses autres signes vitaux étaient normaux. Un examen physique a révélé une légère raideur du cou.
LE DIAGNOSTIC
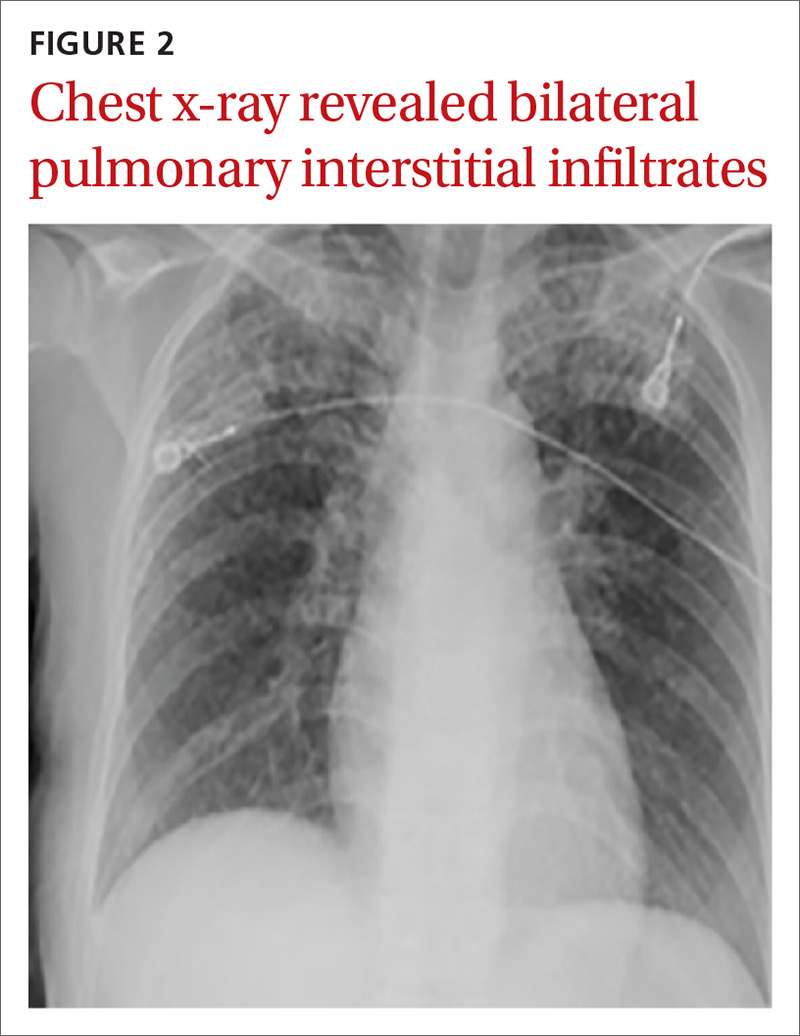
Une tomodensitométrie (TDM) thoracique a démontré des infiltrats nodulaires confluents étendus dans les apex pulmonaires bilatéralement, le plus grand nodule confluent mesurant 6 cm (FIGURE 1). Une radiographie du thorax a démontré des infiltrats interstitiels pulmonaires bilatéraux étendus qui étaient plus prononcés dans les champs pulmonaires supérieurs (FIGURE 2).

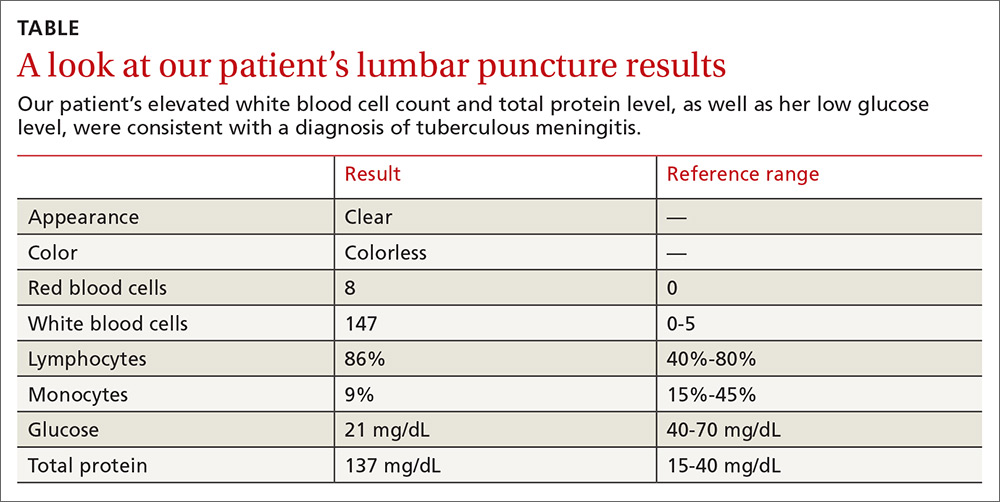
Les résultats de la ponction lombaire ont révélé une pléiocytose lymphocytaire avec des taux élevés de protéines et un faible taux de glucose (TABLEAU). Sur la base de ces résultats, l’équipe de médecine familiale a soupçonné notre patient d’avoir une méningite tuberculeuse (MTT).
L’équipe a consulté les Maladies infectieuses pour la gestion de la TBM, et ils ont placé notre patiente dans une chambre à pression négative en isolement par voie aérienne. De plus, elle a été mise sous rifampicine 450 mg/j, pyrazinamide 1000 mg/j, éthambutol 800 mg/j et isoniazide (INH) 800 mg/j, ainsi que sous pyridoxine et dexaméthasone intraveineuse.
Des échantillons de crachat ont été obtenus trois jours consécutifs pour des frottis et des cultures de bacilles acido-alcoolo-résistants (BAAR). Bien que les frottis aient été négatifs pour Mycobacterium tuberculosis, l’amplification des acides nucléiques par réaction en chaîne par polymérase (PCR) a détecté M tuberculosis dans les expectorations. Et les cultures ont cultivé le complexe M tuberculosis, qui était pan-susceptible aux 4 médicaments antituberculeux (TB) de première ligne.
DISCUSSION
La TBM représente environ 1 % de tous les cas de TB et 5 % des maladies extrapulmonaires chez les personnes immunocompétentes.1 En 2015, il y avait environ 10,4 millions de cas de TB dans le monde, et 6 pays représentaient 60 % du total mondial : l’Inde, l’Indonésie, la Chine, le Nigeria, le Pakistan et l’Afrique du Sud2. La TBM est généralement une maladie subaiguë dont les symptômes peuvent persister pendant des semaines avant le diagnostic.3 Un diagnostic précoce est essentiel, car le taux de mortalité reste relativement élevé (jusqu’à près de 70 % dans les pays sous-développés et développés) malgré des régimes de traitement efficaces.3 (Pour des recommandations actualisées sur le dépistage de la TB, voir l’alerte pratique de ce mois-ci.)
La plupart des établissements de santé utilisent les frottis AFB pour déterminer quand les patients suspects de TB doivent être isolés. Cependant, les frottis AFB ne sont positifs que dans 60 % des cas de tuberculose.4 Une étude a indiqué que l’amplification de l’acide nucléique par PCR peut améliorer la sensibilité de 60 % à 87 % et la spécificité de 98 % à 100 %.5
La présentation de la TBM varie selon la phase de la maladie :
- La phase prodromique dure généralement de 2 à 3 semaines. Elle se caractérise par l’apparition insidieuse de malaises, de céphalées, d’une faible fièvre, d’une irritabilité et de changements de personnalité.
- La phase de méningite se caractérise par des caractéristiques neurologiques prononcées telles qu’un méningisme, des céphalées prolongées, une confusion, une myélopathie et des déficits sensoriels, ainsi que des vomissements, une léthargie et une rétention urinaire.
- Pendant la phase paralytique, les patients présentent une confusion profonde, suivie d’une stupeur, d’un coma, de convulsions, d’une paraplégie progressive et, souvent, d’une hémiparésie1,3,6.