INTRODUCTION
La sténose de la valve aortique est devenue un problème majeur pour la société. Le traitement des stades avancés de la sténose est relativement bien défini, bien que les stades plus précoces – notamment dans les cas où la sténose sévère ne s’accompagne pas de symptômes – fassent encore l’objet de nombreux débats concernant la prise en charge.1,2 L’un des aspects les plus importants de l’évaluation d’un patient atteint de sténose valvulaire aortique est le calcul de la surface valvulaire. La méthode la plus largement utilisée pour évaluer la gravité de la sténose valvulaire aortique est le calcul de la surface effective à l’aide de l’équation de continuité. Cependant, cette méthode n’est pas sans limites. L’une des plus importantes est le calcul de la surface de la voie de sortie du ventricule gauche (LVOT), qui est normalement estimée par échocardiographie bidimensionnelle (2D-echo) en déterminant le diamètre obtenu à partir de la vue parasternale à grand axe. Outre le fait que cette approche présuppose que le canal ventriculaire gauche est une structure parfaitement circulaire, la mesure standardisée de la surface de ce canal est sujette à de grandes variations en fonction de l’opérateur qui effectue l’étude et des limites de la technique elle-même. Elle peut donc être imprécise, ce qui affecte des mesures aussi importantes que celle de la surface de la valve aortique.3,4
Récemment, l’échocardiographie tridimensionnelle (écho 3D) a été intégrée dans la pratique clinique courante de nombreux laboratoires d’échocardiographie. Cette technique présente de nombreux avantages dans l’évaluation des maladies valvulaires. Par exemple, elle permet d’effectuer des mesures de différentes structures cardiaques dans n’importe quel plan spatial. Compte tenu de cette capacité, elle s’est avérée d’une grande précision diagnostique dans d’autres situations cliniques telles que la sténose de la valve mitrale, la sténose de la valve aortique subvalvulaire ou la détermination des volumes et de la fonction du ventricule gauche5-12.
Nos objectifs étaient les suivants : d’abord, déterminer si la reproductibilité de la mesure de la surface de la LVOT est plus grande avec la planimétrie par écho 3D qu’avec l’écho 2D conventionnel utilisé pour mesurer le diamètre ; ensuite, déterminer l’indice de circularité de la LVOT au moyen de l’écho 3D ; et enfin, déterminer l’utilité de la mesure de la surface de la LVOT par écho 3D pour quantifier la sévérité de la sténose aortique valvulaire.
Méthodes
Population étudiée
Quarante patients atteints de valvulopathie aortique ont été recrutés. Parmi eux, 22 (55%) présentaient une sténose de la valve aortique et 18 (45%) une régurgitation de la valve aortique comme problème sous-jacent. Aucun de ces patients ne souffrait d’une autre valvulopathie dont la gravité était plus que légère. Tous les patients ont été informés des techniques de diagnostic auxquelles ils allaient être soumis et ont donné leur consentement éclairé. De même, après avoir été informés de la nature de l’étude, ils ont consenti à ce que leurs données soient utilisées de manière anonyme à des fins de recherche.
Étude échocardiographique
Tous les patients ont subi une étude écho-Doppler complète avec un appareil Philips IE-33 équipé de sondes S5-1 et X3-1 (Philips, Andover, Massachusetts, États-Unis). Les images ont été analysées par 2 observateurs qui ont effectué les mesures indépendamment ; 1 de ces observateurs a répété la mesure sans connaître le résultat de la première.
Études échocardiographiques conventionnelles
Les images bidimensionnelles de la LVOT ont été obtenues à partir d’une vue parasternale à axe long. Le diamètre de la LVOT a été déterminé à partir de ces images. On a obtenu des tracés Doppler à spectre continu du flux à travers la valve aortique pendant la systole à partir d’une vue apicale à 5 chambres et d’un plan parasternal droit. Le tracé présentant les vitesses maximales et moyennes les plus élevées a été pris en compte pour l’analyse ultérieure. En outre, des tracés ont été obtenus au moyen de techniques Doppler spectrales pulsées au niveau de la LVOT pendant la période systolique en utilisant une vue apicale à 5 chambres. La surface de la valve aortique a été estimée à l’aide de l’équation de continuité.
Etudes échocardiographiques tridimensionnelles
Les études en écho 3D ont été réalisées immédiatement après l’étude écho-Doppler conventionnelle. Pour ces mesures, une sonde Philips X3-1 a été utilisée (Philips, Andover, Massachusetts, États-Unis). Ce système permet d’utiliser la technique dite » full volume « , une pyramide de données de 60o’60o provenant de 4 à 7 battements cardiaques ; la taille peut être agrandie ou réduite en fonction des caractéristiques morphologiques du patient. Les images tridimensionnelles ont été capturées à partir de la fenêtre apicale. Plusieurs raisons ont motivé l’utilisation de cette fenêtre : il s’agit du plan de capture d’image pour les mesures de volume complet pour lequel nous avions le plus d’expérience dans notre unité ; avec cette fenêtre, il est possible de capturer la plus grande étendue des structures cardiaques ; et, comme il s’agit d’une technique tridimensionnelle, la visualisation des plans d’étude peut être obtenue à partir de n’importe quelle projection. Les images ont été stockées sur le serveur central du service d’imagerie de notre hôpital et ont été analysées hors ligne sur une station de travail utilisant le logiciel Q-Lab (Philips, Andover, Massachusetts). La planimétrie de la LVOT a été réalisée en utilisant une section de la LVOT immédiatement avant le plan d’insertion des feuillets de la valve et parallèlement à celui-ci, pendant la systole ventriculaire (Figure 1). Ensuite, on a mesuré le grand axe et l’axe le plus long perpendiculaire au grand axe (appelé dorénavant le petit axe) de la LVOT et, à partir de cette même image, on a obtenu l’indice de circularité à partir du rapport du grand axe divisé par le petit axe. Les valeurs utilisées dans l’analyse finale étaient la valeur moyenne des mesures des 2 observateurs indépendants.
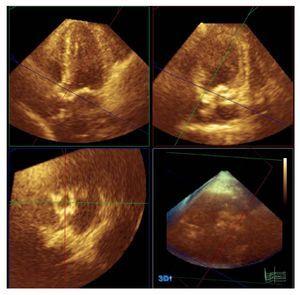
Figure 1. Planimétrie de la voie de sortie du ventricule gauche à l’aide de l’échocardiographie tridimensionnelle et du logiciel Q-Lab (Philips, Andover, Massachusetts, États-Unis).
Méthodes statistiques
Le programme statistique utilisé pour l’étude était le SPSS 11.0 (SPSS Inc., Chicago, Illinois, États-Unis). Les données quantitatives ont été exprimées sous forme de moyennes (écart-type). Les données qualitatives ont été exprimées en nombres (pourcentage). La concordance entre les méthodes a été évaluée à l’aide du coefficient de corrélation intraclasse (ICC) et les intervalles de confiance (IC) à 95 % ont été calculés. Dans le cas de variables catégorielles, la statistique k a été utilisée. Pour évaluer le degré d’association linéaire entre les variables, une analyse de régression linéaire simple a été utilisée. La signification statistique a été établie à P
RESULTATS
Sur un total de 45 patients consécutifs atteints de valvulopathie aortique qui ont été analysés, il a été impossible de réaliser une analyse correcte des mesures de la LVOT chez 5 patients (11%) en raison d’une mauvaise fenêtre acoustique, et ces patients ont donc été exclus de l’étude. Par conséquent, un total de 40 patients atteints de valvulopathie aortique ont été inclus. L’âge moyen (écart-type) était de 65,5 (11) ans. Parmi eux, 23 (57,5 %) étaient des hommes. Les mesures obtenues par les techniques d’écho 2D, d’écho 3D et de Doppler pulsé et continu sont présentées dans le tableau 1.

Analyse de la concordance inter- et intra-observateur
Comme présenté dans le tableau 2 et dans la figure 2, le niveau de concordance, à la fois entre les observateurs et pour différentes mesures effectuées par le même observateur, pour la détermination de la surface de la LVOT est beaucoup plus important lorsqu’elle est mesurée directement à l’aide de la planimétrie en écho 3D que lorsqu’elle est estimée à partir de la mesure du diamètre de la LVOT à l’aide de l’écho 2D.


Figure 2. Histogrammes représentant les différences inter-observateurs dans les mesures de la surface de la voie de sortie du ventricule gauche. A : avec échocardiographie bidimensionnelle (2D-echo). B : avec échocardiographie tridimensionnelle (3D-écho).
Analyse de l’indice de circularité
Les valeurs moyennes obtenues pour le grand axe et le petit axe de la LVOT étaient respectivement de 2,68 (0,31) et 1,82 (0,28) cm. L’indice de circularité était de 1,5 (0,25) et présentait un très faible degré d’association linéaire avec la surface de la LVOT, et cela n’était pas statistiquement significatif (r=-0,34 ; P=,47).
Impact de l’utilisation de l’écho 3D pour la quantification de la sévérité de la sténose de la valve aortique
Afin d’évaluer l’impact possible de l’utilisation de l’écho 3D sur l’évaluation des sténoses de la valve aortique, seuls les patients diagnostiqués avec une sténose de la valve aortique ont été considérés (n=22). Deux coupes transversales théoriques de la surface valvulaire ont ensuite été établies et les patients ont été divisés en 3 groupes selon la classification suivante : sténose valvulaire aortique modérée si la surface valvulaire était supérieure à 1 cm2 ; sévère si la surface était comprise entre 1 et 0,75 cm2 ; et critique si la surface valvulaire était inférieure à 0,75 cm2. Les patients ont été classés comme décrit précédemment en utilisant les résultats de l’écho 2D et de l’écho 3D appliqués à l’équation de continuité (figure 3). La statistique k pour la concordance entre les 2 méthodes n’était que de 0,36 (P=.11). Le tableau 3 présente les résultats de la concordance entre les mesures obtenues pour la surface de la valve aortique à l’aide de l’écho 2D et de l’écho 3D chez les patients présentant une sténose de la valve aortique (figure 4).
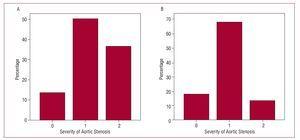
Figure 3. Gravité de la sténose de la valve aortique en utilisant l’estimation de la surface de la voie de sortie du ventricule gauche. A : avec échocardiographie bidimensionnelle. B : avec échocardiographie tridimensionnelle. Axe horizontal, 0 : surface de la valve >1 cm2 ; 1 : surface de la valve, 1-0,75 cm2 ; 2 : surface de la valve 2.
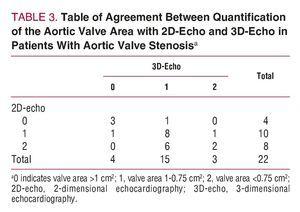
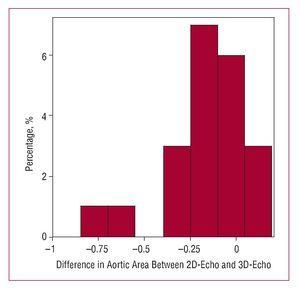
Figure 4. Histogramme représentant les différences de mesures de la surface de la valve aortique avec l’échocardiographie bidimensionnelle (écho 2D) et les techniques tridimensionnelles (écho 3D).
DISCUSSION
À l’heure actuelle, l’évaluation de la gravité de la sténose de la valve aortique est essentielle pour une prise en charge appropriée de ces patients3,4. Bien qu’une série de méthodes puissent être utilisées, comme la mesure des gradients de pointe ou des vitesses à travers la valve sténosée, il est toujours recommandé de mesurer la surface de la valve.13 Cependant, cette technique n’est pas sans limites. L’une des plus importantes est le calcul de la surface de la LVOT, qui est normalement estimée en utilisant l’écho 2D à partir du diamètre obtenu à partir d’une vue long-axe dans le plan parasternal. Outre le fait que cette approche suppose que la LVOT est une structure parfaitement circulaire, la mesure standardisée de cette voie varie fortement selon l’opérateur qui réalise l’étude et la technique elle-même est sujette à des limitations. Elle peut donc être imprécise, ce qui affecte la quantification de la surface de la valve aortique.3,4
L’écho tridimensionnel présente un avantage théorique : une planimétrie directe de la LVOT peut être obtenue pour fournir une évaluation de la réalité anatomique de cette structure. D’un point de vue théorique, l’écho 3D peut être un outil utile pour réaliser une évaluation anatomique précise de la LVOT. En effet, il est possible d’atteindre une approximation très précise de l’ouverture réelle, car nous pouvons orienter la section dans n’importe quelle direction spatiale et, par conséquent, choisir la direction optimale.5,6,11 Ainsi, l’écho 3D pourrait être en mesure d’éliminer une limitation sérieuse du calcul de la surface de la valve en utilisant l’équation de continuité.
Les résultats de la présente étude révèlent quelques résultats intéressants. Premièrement, il y a moins de variabilité inter- et intra-observateur dans la détermination de la zone de la LVOT avec l’écho 3D que lors de l’estimation avec les méthodes traditionnelles d’écho 2D. Ceci suggère que cette mesure pourrait être plus précise que celle habituellement réalisée en utilisant l’écho 2D. En outre, les résultats soutiennent l’idée que la LVOT n’est pas une structure circulaire mais plutôt elliptique. Il s’agit d’une autre source d’erreur dans la détermination de la surface de la LVOT à partir du diamètre de la LVOT. Ce que nous avons appelé indice de circularité dans cette étude montre que la morphologie de la LVOT n’est pas circulaire. Ceci explique pourquoi les valeurs de l’aire de la LVOT obtenues par écho 2D sont plus petites que celles obtenues par planimétrie directe avec écho 3D. De plus, l’analyse de régression linéaire montre que ce n’est pas la surface de la veine cave en elle-même mais plutôt les variations individuelles qui déterminent la proximité de la morphologie d’un cercle parfait et donc que l’écho 3D peut être utile quelle que soit la taille de la veine cave. Autrement dit, la circularité de la voie d’écoulement ne dépend pas de sa taille mais est indépendante de cette variable et dépend probablement des caractéristiques individuelles du sujet.
Enfin, les données montrent qu’en utilisant l’écho 3D, il y a des patients qui peuvent être classés dans une catégorie de gravité différente de celle de l’écho 2D. Cette constatation pourrait être particulièrement utile dans le cas de patients présentant une sténose valvulaire aortique asymptomatique, chez qui la prise en charge thérapeutique est particulièrement compliquée.3,4,13,14
Limitations
La principale limite de cette étude est l’absence d’une technique de mesure de référence. Nous n’avons pas à souligner les problèmes que cela génère. Cependant, les études réalisées récemment avec l’imagerie par résonance magnétique cardiaque et d’autres études avec les premières méthodes échocardiographiques 3D soutiennent nos résultats.15,16 En outre, la reproductibilité élevée de la technique pourrait indiquer un certain type d’erreur systématique dans la technique, un phénomène qui ne peut être exclu avec la conception de la présente étude. Cette étude est une première approximation de l’utilité de l’écho 3D dans l’évaluation de la sténose de la valve aortique. L’utilisation régulière de cette méthode diagnostique dans la pratique clinique quotidienne et les études futures permettront d’évaluer la possibilité de généraliser les résultats de la présente étude à différents types de patients.
CONCLUSIONS
La mesure de la surface de la LVOT à l’aide de l’écho 3D est plus reproductible qu’avec l’écho 2D. Par conséquent, il s’agit probablement d’une méthode plus précise pour l’évaluation de la zone de la LVOT. Les techniques 3D-echo montrent que la LVOT a une forme elliptique et que sa circularité ne dépend pas de la taille. Il se peut que l’écho 3D puisse fournir une classification plus précise du degré de sévérité de la sténose de la valve aortique que les techniques d’écho 2D.
Abréviations
AoVA : surface de la valve aortique
CI : intervalle de confiance
2D-echo : échocardiographie bidimensionnelle
3D-echo : Échocardiographie tridimensionnelle
ICC : coefficient de corrélation intraclasse
LVOT : voie de sortie du ventricule gauche
.