Introduction
Le terme de fracture par éruption a été décrit pour la première fois en 19571 et il fait référence à une condition dans laquelle le déplacement d’une paroi orbitale se produit, mais le rebord orbitaire ne souffre d’aucun dommage. Trois théories différentes ont été proposées pour expliquer le mécanisme des fractures par éruption : la théorie du contact globe-mur, la théorie hydraulique et la théorie de la conduction osseuse. Les symptômes courants de cette fracture sont la diplopie, l’énophtalmie, la dystopie, la paresthésie du nerf infra-orbitaire et l’incarcération ou le piégeage des tissus mous, entraînant une restriction des mouvements oculaires.2
La tomodensitométrie est un outil radiologique d’évaluation des fractures de l’orbite, qui aide le chirurgien à voir s’il y a une incarcération ou un piégeage des tissus mous liés à l’orbite dans le sinus adjacent. La réparation des fractures de la paroi orbitaire reste un problème chirurgical, en raison des inconvénients des matériaux de reconstruction et des erreurs techniques3, comme les erreurs de diagnostic, le moment du traitement ainsi que la précision lors du repositionnement des tissus mous et de l’adaptation du matériau de reconstruction. Dans le traitement des fractures par éclatement, il est important de reconstruire et de maintenir le support structurel anatomique précis de l’orbite, contre les forces de hernie pendant la phase initiale de guérison pour obtenir un résultat fonctionnel et esthétique. Il est généralement impossible d’assembler et de stabiliser des fragments osseux petits, fins et délicats.4 C’est pourquoi des matériaux naturels et synthétiques, comme l’os autogène et la maille de titane, sont disponibles pour reconstruire les parois orbitales lorsque cela est nécessaire. Le choix est basé sur l’expérience du chirurgien et la disponibilité du matériau. Nous décrivons un cas clinique de reconstruction du plancher orbitaire, avec une maille de titane comme option de traitement pour une fracture par soufflage pur.
Rapport de cas
Un homme de 27 ans a été examiné au service de chirurgie orale et maxillo-faciale de l’hôpital universitaire d’Uberlândia après une agression physique. Il a été soumis à une évaluation clinique et a présenté une ecchymose orbitaire, une paresthésie du nerf infraorbitaire et une diplopie lors des mouvements oculaires verticaux et horizontaux. Néanmoins, aucune restriction des mouvements oculaires n’a été trouvée. Une tomodensitométrie a été réalisée et a révélé une fracture par éclatement du plancher de l’orbite droite et une hernie des tissus mous de l’orbite dans le sinus maxillaire (figures 1 et 2). Une semaine après le traumatisme, le patient a été soumis à une reconstruction du plancher orbitaire, sous anesthésie générale. Une suture tarsorrhaphique a été utilisée pour protéger la cornée pendant la procédure opératoire, suivie d’une approche sous-tarsale pour accéder au plancher orbitaire (Fig. 3). Les tissus mous herniés ont été repositionnés et le défaut du plancher orbitaire a été recouvert d’une maille trapézoïdale en titane d’environ 25 mm sur le bord de l’orbite et 20 mm sur la largeur postérieure (Neo-ortho, Curitiba, PR, Brésil), qui a été fixée sur le rebord orbitaire avec 3 vis monocorticales de 1,5 mm de profil (Neo-ortho, Curitiba, PR, Brésil), 2 vis de 5 mm et 1 vis de 4 mm (Fig. 4). Un test de duction forcée a été effectué avec un résultat négatif et la mobilité du globe était intacte. Une suture non résorbable 6-0 (nylon, ETHICON®, Johnson & Johnson, USA) a été utilisée le long de la marge cutanée. Il n’y a pas eu de complications et le patient est sorti de l’hôpital un jour après l’opération. Une tomodensitométrie a été réalisée après l’intervention, montrant un repositionnement satisfaisant des tissus mous précédemment herniés et une bonne adaptation de la maille en titane (figures 5 et 6). Le patient est resté sous surveillance pendant six mois, sans plainte de paresthésie, sans signe de troubles visuels ou de diplopie.
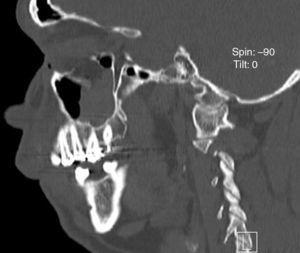
TDM : vue sagittale montrant un déplacement inférieur du plancher orbitaire.

TDM : vue coronale montrant le déplacement des tissus mous dans le sinus maxillaire.
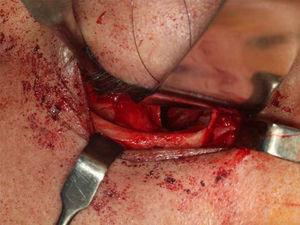
Aspects transopératoires de la fracture du plancher orbitaire.

Reconstruction du plancher orbital à l’aide d’un maillage en titane.
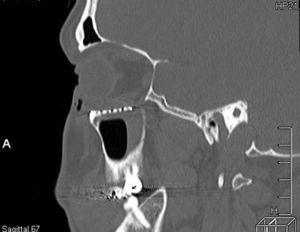
Tomodensitométrie postopératoire : vue sagittale montrant le repositionnement des tissus mous dans un plancher orbitaire et une bonne adaptation de la maille en titane.
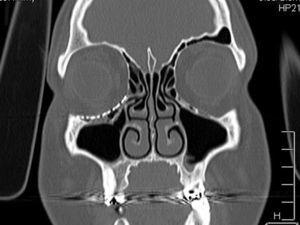
Tomodensitométrie postopératoire : vue coronale montrant le repositionnement des tissus mous dans un plancher orbitaire et une bonne adaptation de la maille en titane.
Discussion et conclusions
Les mécanismes, qui conduisent aux fractures par éruption, ont fait l’objet de nombreuses recherches. Cependant, aucun consensus n’a été atteint jusqu’à présent. Une étude publiée en 19435 soutenait la théorie du contact globe-mur, rapportant 24 cas de fracture interne de l’orbite, et expliquait que le globe oculaire déplacé postérieurement transmettait la force d’un coup directement à la paroi orbitale. En 1957, il a été proposé la théorie hydraulique6, selon laquelle les fractures dues à un coup sont causées par l’augmentation de la pression intra-orbitaire. Enfin, la théorie de la conduction osseuse, proposée pour la première fois en 19727, a suggéré que le traumatisme du rebord infra-orbitaire peut transmettre la force directement au plancher orbitaire plus mince, provoquant une dislocation de l’os sans fracture du rebord.
En 1999, un groupe de chercheurs8 a montré que les deux, les mécanismes « hydraulique » et « de flambage » peuvent être validés et a conclu que les modèles de fracture différaient entre l’impact sur le rebord orbitaire, versus directement sur le globe. Le mécanisme « hydraulique » a produit des fractures plus importantes avec l’implication du plancher et de la paroi médiale, où l’hernie du contenu orbitaire était fréquente. Le mécanisme de « flambage » a produit des fractures plus petites impliquant la paroi médiale, sans hernie significative du contenu orbitaire. En conséquence, ce rapport de cas serait lié à la théorie « hydraulique », car le plancher orbitaire était largement endommagé et l’hernie des tissus mous était présente.
Les indications pour l’exploration chirurgicale du plancher orbitaire fracturé comprennent : énophtalmie, limitation de la fonction des muscles extra-oculaires, grand défaut du plancher orbitaire avec hernie des tissus mous dans le sinus maxillaire et déformation le long du bord infra-orbitaire avec paresthésie du nerf infra-orbitaire provoquant un engourdissement9. Si la reconstruction du plancher orbitaire n’est pas effectuée ou si elle est reportée, les tissus mous herniés ou coincés peuvent amorcer le processus de guérison et une contracture de ces tissus peut se produire, entraînant une restriction des mouvements oculaires et des troubles visuels. Notre patient présentait non seulement une hernie des tissus mous, mais aussi une paresthésie du nerf infraorbitaire et une diplopie lors des mouvements oculaires horizontaux et verticaux, il a donc été soumis à un traitement chirurgical.
La tomodensitométrie est un instrument utile pour le diagnostic de la fracture par soufflage pur. Pendant 28 mois, à l’hôpital universitaire de Genève, une étude10 a décrit et évalué la fiabilité et la précision d’une évaluation spécifique basée sur la tomodensitométrie, pour prédire les décisions de traitement des fractures d’éruption pure du plancher orbitaire. Cette étude a montré que la sévérité du déplacement du muscle droit inférieur, observée sur la tomographie assistée par ordinateur, est le facteur radiologique prédictif indépendant le plus important dans la prise de décision du traitement de la fracture d’éruption pure.
De nombreux matériaux, substances naturelles et synthétiques, sont disponibles pour reconstruire les parois orbitales endommagées, afin de restaurer le volume orbitaire. Le matériau idéal est celui qui possède des propriétés biomécaniques et qui reproduit mieux le tissu qu’il remplace. Les matériaux rigides sont les mieux adaptés à la reconstruction de grands défauts, pour éviter l’affaissement et le déplacement dans l’antre maxillaire.11
Les greffons osseux autogènes, comme le calvarium et la crête iliaque, sont utiles pour réparer les défauts osseux faciaux, en raison de leur résistance, de leur biocompatibilité et de leur potentiel ostéogénique, ostéoconducteur et ostéoinductif. Ils présentent des inconvénients tels que la morbidité du site donneur, un taux de résorption variable, une quantité limitée et une difficulté à être moulés dans la forme appropriée. En revanche, ils sont résistants aux infections, offrent un bon support structurel et ne sont pas rejetés.3 L’os cortical du calvarium répond à l’exigence de rigidité ; en outre, sa courbure est utile pour la reconstruction du plancher, bien que sa rigidité rende le modelage presque impossible.11
En ce qui concerne les systèmes résorbables, une plaque en treillis résorbable utilisée pour la reconstruction du plancher orbitaire présente de nombreux avantages. Elle est facile à sculpter pour s’adapter au défaut et le temps opératoire est considérablement réduit. Le profil bas de l’implant évite la proptose postopératoire et la dystopie du globe. La radiotransparence du système permet une imagerie postopératoire sans artefact métallique. En outre, la principale supériorité de l’utilisation d’un système de maille résorbable dans la fracture du plancher orbitaire, est le maintien du contenu orbitaire contre les forces de hernie, pendant la phase initiale de la guérison et la résorption complète de la région, après qu’elle ne soit plus nécessaire.4
Selon un manuscrit publié en 2003,12 la capacité de la maille de titane à se conformer aux contours de l’orbite en fait un meilleur matériau pour reconstruire non seulement les fractures isolées du plancher mais aussi les défauts qui impliquent à la fois le plancher et la paroi médiale et ceci est partiellement basé sur la constatation que beaucoup de greffes osseuses utilisées sont trop épaisses : diminuant le volume orbital par rapport au côté non blessé et aussi élevant le plancher dans l’orbite antérieure crée un effet négatif élevant le globe.
Enfin, le filet en titane a une bonne biocompatibilité et est facilement ajustable. Il est facile de le tailler et de le façonner exactement au contour de l’orbite. De plus, avec cette structure maillée, le tissu conjonctif peut se développer autour et à travers l’implant, empêchant sa migration, et il peut être fixé de manière fiable avec des vis dans des zones telles que le bord infra-orbitaire.13 En ce qui concerne la rigidité présentée par la maille de titane et les greffes d’os crânien, les deux semblaient combler les défauts sans affaissement ni changement de forme, à la différence de l' »écran » de titane qui était considéré comme trop fin et ne présentait pas assez de rigidité pour les grands défauts.12 Comme nous avons une maille de titane à notre disposition dans notre hôpital et pour éviter la morbidité d’un site donneur, nous avons utilisé ce matériau pour reconstruire le plancher orbitaire. Ceci est en accord avec une étude rétrospective développée au Parkland Memorial Hospital12 qui a conclu que les orbites reconstruites avec un maillage en titane, montrent de meilleures reconstructions globales que celles reconstruites avec des greffes osseuses.
Les objectifs du traitement de la fracture orbitaire ne sont pas seulement de libérer les tissus mous incarcérés, mais aussi de restaurer l’anatomie et le volume de l’orbite interne et de prévenir les dommages comme la paresthésie permanente et l’énophtalmie. L’évaluation clinique, en association avec l’examen radiologique approprié, doit guider le chirurgien maxillo-facial dans la résolution du cas et, chaque fois qu’un traitement chirurgical est nécessaire, l’approche et le matériau utilisé pour la reconstruction doivent être ceux qui conduisent à une morbidité mineure et à une plus grande stabilité pour le patient.
Divulgations éthiquesProtection des sujets humains et animaux
Les auteurs déclarent que les procédures suivies étaient conformes aux règlements du comité d’éthique de la recherche clinique concerné et à ceux du Code d’éthique de l’Association médicale mondiale (Déclaration d’Helsinki).
Confidentialité des données
Les auteurs déclarent avoir suivi les protocoles de leur centre de travail sur la publication des données des patients.
Droit à la vie privée et au consentement éclairé.