Redattori originali – Alex Kent del progetto Pathophysiology of Complex Patient Problems della Bellarmine University.
Top Contributors – Alex Kent, Gayatri Jadav Upadhyay, Elaine Lonnemann, Kim Jackson e Wendy Walker
Definizione/Descrizione
Acromegalia è una rara malattia sistemica che colpisce l’intero corpo. È caratterizzata da un’ipersecrezione di ormone della crescita (GH) che il corpo non è in grado di regolare. Il GH facilita la crescita dei muscoli, degli organi interni e delle ossa, oltre a stimolare la secrezione del suo ormone bersaglio, il fattore di crescita insulino-simile 1 (IGF-1). I livelli estremamente alti di GH e IGF-1 che caratterizzano l’acromegalia causano l’allargamento dei tessuti e cambiamenti metabolici che si traducono in deformità visibili e in un aumento della mortalità. La malattia inizia spesso tra i 30 e i 50 anni e ha un esordio insidioso e una progressione lenta, spesso ritardando la diagnosi fino alle fasi successive della malattia.

Prevalenza
- La prevalenza dell’acromegalia è di circa 40-70 casi per milione di persone.
- Tuttavia, una nuova ricerca suggerisce che la prevalenza può arrivare a 77 casi per milione di persone.
- L’incidenza annuale dell’acromegalia è di circa 3-4 nuovi casi per milione di persone.
Caratteristiche/Presentazione clinica
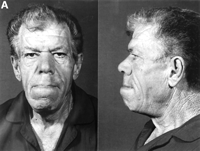
L’acromegalia colpisce molti sistemi del corpo, e vari segni e sintomi si sviluppano in un periodo di diversi anni. Essi variano da sottili cambiamenti a notevoli sfigurazioni. Le caratteristiche comuni sono::
- Grandimento delle mani e dei piedi
- Iperidrosi- aumento della sudorazione
- Aumento dello spessore della pelle
- Scurimento e ispessimento dei peli del corpo
- Bossatura frontale del cranio- una fronte anormalmente pesante e una fronte prominente
- Allargamento della mascella accompagnato dalla separazione dei denti
- Malocclusione della mascella e sovramorso
- Ingrandimento dei tessuti molli
- Crescita e ispessimento dello scheletro che fanno apparire molte aree gonfie
- Voce profonda e rauca a causa dell’ispessimento della cartilagine nella laringe
- Disfunzione ventilatoria
- Aumento di peso
- Dolore alle articolazioni dolore
- Apnea notturna
- Acne
- Problemi di visione
 |
 |
Comorbilità associate
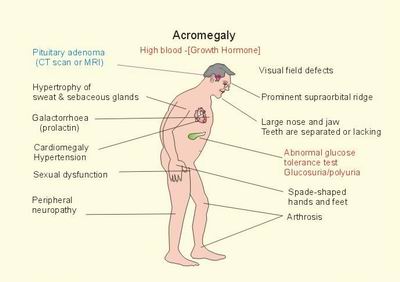
IGF-1, la molecola bersaglio del GH, permette molte delle azioni di promozione della crescita del GH; il GH stesso è anche un regolatore del metabolismo dei minerali, dei lipidi e dei carboidrati. Perciò i livelli elevati di GH e IGF-1 che sono caratteristici dell’acromegalia sono caratterizzati da un’eccessiva crescita dei tessuti molli, gonfiore degli organi interni e comorbidità muscoloscheletriche, neurologiche e metaboliche.
Cardiovascolare:
- Ipertensione
- Arritmia
- Valvulopatia
- Cardiomiopatia
- Ipertrofia (setto biventricolare o asimmetrico)
- Infarto congestizio
Polmonare:
- Apnea ostruttiva del sonno
- Macroglossia
- Ostruzione delle vie aeree superiori
- Disfunzione ventilatoria
- Ostruzione delle vie aeree superiori
Metabolico:
- Resistenza all’insulina
- Malato metabolismo del glucosio
- Diabete mellito
Viscerale:
- Ingrandimento degli organi
- Polipi del colon
- Ritenzione di liquidi
- Infarto renale
Musculoscheletrico:
- Arthropathy/osteoarthritis
- Sindrome del tunnel carpale
- Osteopenia
Medications
- Analoghi della somatostatina – la somatostatina inibisce le cellule endocrine, comprese le cellule secernenti GH della ghiandola pituitaria. Gli analoghi della somatostatina (SSA) imitano gli effetti di soppressione del GH della somatostatina propria del corpo. Gli SSA sono uno dei farmaci più comuni prescritti per l’acromegalia. Ci sono attualmente tre SSA approvati negli Stati Uniti: octreotride a breve durata d’azione, octreotride LAR e Somatuline Depot. Gli eventi avversi più comuni sono intolleranza al glucosio e calcoli alla cistifellea e al fango.
- Agonisti della dopamina- porta alla soppressione del GH in una parte dei pazienti con acromegalia. È interessante notare che questo farmaco stimola il rilascio di GH nei pazienti sani. I vantaggi di questo farmaco sono il costo relativamente basso, la somministrazione orale, e nessun ipopituitarismo associato al farmaco. Tuttavia, il farmaco è efficace solo per abbassare GH e IGF-1 a livelli di sicurezza in circa il 10% dei pazienti, e potenzialmente causa danni alle valvole cardiache.
- Growth hormone receptor agonists- blocca il segnale del GH per la produzione di IGF-1. Più efficace per i pazienti con livelli più alti di IGF-1, e ha dimostrato un’influenza più favorevole sul controllo glicemico. Gli eventi avversi spesso associati agli agonisti del recettore dell’ormone della crescita sono la compromissione della funzione epatica e le reazioni al sito di iniezione.
Test diagnostici/Test di laboratorio/Valori di laboratorio

Test di tolleranza al glucosio orale (OGTT) – il glucosio ha un segnale soppressivo neuroendocrino che abbassa il GH. In questo test, vengono somministrati 75 g di glucosio con misurazioni di GH in diversi punti per un periodo di 120 minuti. La mancata soppressione della secrezione di GH a meno di 1 microgrammo/litro è attualmente lo standard per la diagnosi di acromegalia.
Risonanza magnetica (MRI) – il metodo di imaging preferito nella diagnosi di acromegalia. Una risonanza magnetica della ghiandola pituitaria è presa per cercare qualsiasi crescita anormale. Può aiutare a determinare le dimensioni del tumore, così come la compressione delle strutture circostanti.
Esami del sangue – il sangue può essere utilizzato per misurare i livelli sierici di IGF-1 oltre al GH. Alti livelli di IGF-1 sono stati usati come marker per l’acromegalia; IGF-1 è correlato ai livelli di GH e alle manifestazioni cliniche dell’acromegalia. I livelli di IGF-1 tendono anche a rimanere stabili durante il giorno, rendendo il test IGF-1 uno strumento diagnostico abbastanza affidabile. In generale, una diagnosi di acromegalia può essere esclusa se i livelli di IGF-1 sono nella norma.
Radiografie – una radiografia del cranio può mostrare un ispessimento delle ossa e un allargamento dei seni nasali. L’ispessimento delle falangi carpali può essere visto nelle radiografie delle mani.
Tomografia computerizzata (CT) – questo metodo di imaging può essere usato per identificare crescite anormali nella ghiandola pituitaria.
Valori di laboratorio
Ormone della crescita (GH)- in individui senza acromegalia, i valori di GH sono tipicamente 0,1-0,2 microgrammi/litro. Ci sono, tuttavia, 6-10 esplosioni di secrezione di GH in cui i livelli dell’ormone sono 5-30 microgrammi/litro. Questo può sovrapporsi ai valori visti nei pazienti con acromegalia. Concentrazioni di ormone della crescita inferiori a 2,5 ng/ml sono associate a tassi di mortalità simili alla popolazione normale. Quindi la normalizzazione dei livelli di GH è attualmente definita come inferiore a 2,5 ng/ml.


Eziologia/Cause

- La maggior parte (99%) dei casi di acromegalia è causata dalla proliferazione di cellule somatotrofe nell’ipofisi che porta a un adenoma ipofisario. Le cellule somatotrofe costituiscono più della metà delle cellule che secernono ormoni nell’ipofisi.
- Il tumore ipofisario causa un aumento dei livelli circolanti di GH. Il GH media le reazioni anaboliche legandosi ai recettori dell’ormone della crescita, creando siti di aggancio per le proteine di segnalazione cellulare e avviando la sintesi di geni bersaglio come l’IGF-1. Questo a sua volta aumenta la produzione del fattore di crescita insulino-simile 1 (IGF-1). L’IGF-1 causa cambiamenti metabolici e crescita somatica, stimolando la proliferazione della cartilagine, del muscolo scheletrico e dell’osso che alla fine portano all’ingrandimento dei tessuti.
- L’allargamento dei tessuti e le anomalie metaboliche causano l’aumento da due a tre volte della mortalità visto nell’acromegalia.
Involuzione sistemica
Involuzione cardiovascolare
- Cordiomiopatia acromegalica – le caratteristiche comuni includono ipertrofia biventricolare, ispessimento delle pareti cardiache, disfunzione diastolica, funzione sistolica limitata e insufficienza cardiaca con segni di cardiomiopatia dilatativa.
- Disfunzione della valvola mitrale e aortica.
- Arritmia – legata a una combinazione di fattori, tra cui un aumento dello spessore della parete del ventricolo sinistro e potenziali d’azione tardivi nel cuore.
- Ipertensione – dovuta in parte all’aumento del volume del plasma.
- Aterosclerosi e disfunzione endoteliale
Coinvolgimento metabolico
- Tolleranza alterata al glucosio e diabete mellito – l’ormone della crescita contrasta gli effetti dell’insulina sul metabolismo del glucosio. GH regola anche la risposta dei tessuti all’insulina; di conseguenza un eccesso di GH può essere un fattore causale nell’insulino-resistenza.
- Impotenza del metabolismo lipidico – l’acromegalia è correlata ad anomalie del metabolismo lipidico; alcuni studi hanno trovato livelli di trigliceridi nel siero più alti nei pazienti con acromegalia.
Involgimento polmonare
- Mortalità associata a disturbi respiratori aumentata nei pazienti con acromegalia.
- Aumentata incidenza di apnea del sonno.
- Il torace a botte si è sviluppato a causa di cambiamenti nella morfologia delle vertebre e delle costole. Le costole si allungano e i corpi vertebrali si ingrandiscono e si allungano, compromettendo l’ispirazione.
Gestione medica
L’obiettivo dell’attuale gestione medica è quello di ridurre gli effetti del tumore ipofisario con la resezione chirurgica, regolare l’ipersecrezione di GH e IGF-1 con i farmaci, cercare di migliorare le numerose comorbidità associate alla malattia, ridurre il rischio di mortalità e mantenere la normale funzione della ghiandola pituitaria.
Chirurgia

- La chirurgia ipofisaria è spesso la prima scelta nella gestione dell’acromegalia perché può ridurre l’ipersecrezione di GH e IGF-1 e ridurre gli effetti del tumore sulle strutture cerebrali circostanti.
- L’obiettivo del <span />debulking chirurgico è quello di resecare la maggior parte del tumore possibile pur mantenendo la normale funzione della ghiandola pituitaria.
- La resezione degli adenomi nell’ipofisi è difficile a causa della posizione della ghiandola pituitaria e della sua vicinanza a importanti strutture vascolari e neurali. Di conseguenza, la chirurgia ha più successo con un chirurgo esperto; numerosi studi hanno dimostrato che il risultato del trattamento chirurgico dell’acromegalia è correlato al livello di esperienza del chirurgo.
Terapia farmacologica
- Analoghi della Somatostatina
- Agonisti della dopamina
- Agonisti del recettore dell’ormone della crescita
- Le azioni specifiche di questi farmaci sono descritte nella sezione Farmaci.
Terapia con radiazioni
- Comporta l’uso di radiazioni a supertensione.
- Meno traumatico della chirurgia tradizionale.
- La radioterapia viene somministrata in dosi settimanali distribuite su un periodo di sei settimane.
- Circa il 50% dei pazienti con acromegalia sperimentano la remissione biochimica dopo la radioterapia.
- Il trattamento radiante può richiedere anni per avere il suo pieno effetto.
Gestione della terapia fisica
L’acromegalia è una malattia che colpisce diversi sistemi del corpo. I terapisti possono essere chiamati a fornire un programma che affronti le manifestazioni muscoloscheletriche e neurologiche della malattia.
Schemi di pratica preferiti:
- 4D: Mobilità articolare compromessa, funzione motoria, performance muscolare e range di movimento associati alla disfunzione del tessuto connettivo.
- 4E: Mobilità articolare, funzione motoria, performance muscolare e range di movimento alterati associati a infiammazione localizzata.
- 4F: Riduzione della mobilità articolare, della funzione motoria, delle prestazioni muscolari, del range di movimento e dell’integrità dei riflessi associata a disturbi spinali.
- 5F: compromissione dell’integrità dei nervi periferici e delle prestazioni muscolari associata a lesioni dei nervi periferici.
Screening
- Gli individui con acromegalia dovrebbero essere sottoposti a screening per cambiamenti nella mobilità articolare, diminuzione della tolleranza all’esercizio e debolezza.
- Se un cliente acromegalico si presenta alla terapia fisica con insolita debolezza muscolare, dovrebbe essere indirizzato ad un medico per un workup completo per cercare neuropatie e miopatie infiammatorie. Questo aiuterà a identificare le cause sottostanti che possono essere trattate.
Intervento ortopedico
- L’artrite di diverse articolazioni è spesso presente nei pazienti con acromegalia. Inoltre, la sindrome del tunnel carpale è vista in circa il 50% dei pazienti con acromegalia, e c’è una simile incidenza di dolore toracico e lombare nei pazienti acromegalici.
- Studi radiografici hanno dimostrato grandi osteofiti nel legamento longitudinale anteriore e un aumento dello spazio intervertebrale.
- Un programma di terapia fisica dovrebbe lavorare per promuovere la forza muscolare, la mobilità delle articolazioni e l’indipendenza nelle attività funzionali. Attrezzature adattive per l’assistenza nelle attività della vita quotidiana possono essere considerate a seconda della gravità della malattia.
Intervento postoperatorio
- L’esercizio fisico e la deambulazione sono incoraggiati nelle prime 24 ore dopo la rimozione del tumore pituitario.
- Gli esercizi di respirazione sono indicati. Tuttavia, tosse, starnuti e soffiarsi il naso sono controindicati.
- Monitorare attentamente i segni vitali. Qualsiasi cambiamento nella visione, diminuzione della frequenza del polso o aumento della pressione sanguigna potrebbe indicare un aumento della pressione intracranica e dovrebbe essere segnalato immediatamente.
- Il fisioterapista dovrebbe consultarsi con il personale infermieristico per determinare se il monitoraggio della glicemia è necessario durante l’esercizio. I livelli di GH possono scendere rapidamente dopo la rimozione del tumore e provocare ipoglicemia.
Diagnosi differenziale
Diverse comorbidità dell’acromegalia si sovrappongono a disturbi comuni; di conseguenza, l’acromegalia può essere mal diagnosticata. Le comorbidità che possono portare a una diagnosi errata includono:
- Artrite
- Ipertensione
- Diabete mellito
- Sindrome del tunnel carpale
- Disfunzione respiratoria
- Coinvolgimento cardiaco
- La mancata soppressione dell’ormone della crescita può essere vista anche in pazienti con diabete, insufficienza renale, insufficienza epatica, e pazienti con obesità o con sostituzione degli estrogeni. Questo potrebbe potenzialmente portare a diagnosi errate.
Risorse
- The Pituitary Network Association. Acromegalia.org. Clicca qui
- Servizio nazionale di informazione sulle malattie endocrine e metaboliche. Clicca qui
- Università del Maryland Medical Center. Clicca qui
- 1.0 1.1 1.2 1.3 1.4 1.5 1.6 1.7 1. Vance M. Acromegalia: un affascinante disturbo ipofisario. Neurosurg Focus 2010;29(4):1.
- 2.00 2.01 2.02 2.03 2.04 2.05 2.06 2.07 2.08 2.09 2.10 2.11 2.12 2.13 2.14 2.15 2.16 2.17 2.18 2.19 2.20 2.21 2.22 2.23 2.24 2.25 2.26 2. Cordero RA, Barkan AL. Diagnosi attuale di acromegalia. Rev Endocr Metab Disord 2008;9:13-19.
- 3.0 3.1 3.2 3.3 3.4 3.5 3.6 3.7 3.8 3.9 3.Merck Manual Home Edition. Acromegalia e gigantismo: disturbi della ghiandola pituitaria. http://www.merckmanuals.com/home/print/sec13/ch162e.html (Accesso 11 marzo 2011).
- 4.00 4.01 4.02 4.03 4.04 4.05 4.06 4.07 4.08 4.09 4.10 4.11 4.12 4.13 4.14 4.15 4.16 4.17 4.Fleseriu M, Delashaw JB, Cook DM. Acromegalia: una revisione della terapia medica attuale e nuovi farmaci all’orizzonte. Neurosurg Focus 2010;29(4):E15.
- 5.0 5.1 5.2 5.3 5.4 5.5 5.6 5.7 5.8 5. Reid TJ, Post KD, Bruce JN, Kanibir MN, Reyes-Vidal CM, Freda PU. Caratteristiche alla diagnosi di 324 pazienti con acromegalia non è cambiato dal 1981 al 2006: acromegalia rimane sotto-riconosciuta e sotto-diagnosticata. Endocrinologia clinica 2010;72:203-208.
- 6.00 6.01 6.02 6.03 6.04 6.05 6.06 6.07 6.08 6.09 6.10 6.11 6.12 6.13 6.14 6.15 6.16 6.17 6.18 6.19 6.20 6.21 6.Melmed S. Acromegaly pathogenesis and treatment. J. Clin. Invest 2009;119:3189-3202.
- 7.0 7.1 7.2 7.3 7.4 7.5 7.6 7.7 7.8 7.Del Porto LA, Liubinas SV, Kaye AH. Trattamento dell’acromegalia persistente. J Clin Neurosci 2011; 18:181-190.
- 8.00 8.01 8.02 8.03 8.04 8.05 8.06 8.07 8.08 8.09 8.10 8.11 8.12 8.13 8.14 8.Colao A, Ferone D, Marzullo P, Lombardi G. Complicazioni sistemiche di acromegalia: epidemiologia, patogenesi e gestione. Recensioni endocrine. 2004; 25(1):102-152
- 9.00 9.01 9.02 9.03 9.04 9.05 9.06 9.07 9.08 9.09 9.10 9.11 9.12 9.13 9.14 9.15 9.16 9.Goodman CC, Fuller KS. Patologia: implicazioni per il fisioterapista. 3rd ed. St.Louis: Saunders-Elsevier, 2009.