INTRODUZIONE
La stenosi della valvola aortica è diventata un problema importante per la società. Il trattamento degli stadi avanzati della stenosi è relativamente ben definito, anche se gli stadi precedenti – in particolare nei casi in cui la stenosi grave non è accompagnata da sintomi – sono ancora oggetto di molti dibattiti sulla gestione.1,2 Uno degli aspetti più importanti nella valutazione di un paziente con stenosi della valvola aortica è il calcolo dell’area della valvola. Il metodo più utilizzato per valutare la gravità della stenosi valvolare aortica è il calcolo dell’area effettiva utilizzando l’equazione di continuità. Tuttavia, questo metodo non è privo di limitazioni. Uno dei più importanti è il calcolo dell’area del tratto di efflusso ventricolare sinistro (LVOT), che è normalmente stimato con ecocardiografia bidimensionale (2D-echo) determinando il diametro ottenuto dalla vista parasternale ad asse lungo. Oltre al fatto che questo approccio presuppone che l’LVOT sia una struttura perfettamente circolare, la misurazione standardizzata dell’area di questo tratto è soggetta a grandi variazioni secondo l’operatore che esegue lo studio e le limitazioni della tecnica stessa. Può quindi essere imprecisa, il che influisce su misurazioni importanti come quella dell’area della valvola aortica.3,4
Recentemente, l’ecocardiografia tridimensionale (3D-echo) è stata incorporata nella pratica clinica di routine di molti laboratori ecocardiografici. La tecnica ha molti vantaggi nella valutazione della malattia della valvola. Per esempio, permette di effettuare misurazioni di diverse strutture cardiache in qualsiasi piano spaziale. In considerazione di questa capacità, ha dimostrato di avere un’elevata precisione diagnostica in altre situazioni cliniche come la stenosi della valvola mitrale, la stenosi della valvola aortica subvalvolare, o la determinazione dei volumi e della funzione del ventricolo sinistro.5-12
I nostri obiettivi erano i seguenti: primo, determinare se la riproducibilità della misurazione dell’area dell’LVOT è maggiore con la planimetria 3D-echo rispetto alla convenzionale 2D-echo utilizzata per misurare il diametro; secondo, determinare l’indice di circolarità dell’LVOT mediante 3D-echo; e, infine, determinare l’utilità della misurazione dell’area dell’LVOT mediante 3D-echo per quantificare la gravità della stenosi valvolare aortica.
METODI
Popolazione dello studio
Sono stati reclutati quaranta pazienti con malattia della valvola aortica. Di questi, 22 (55%) avevano stenosi della valvola aortica e 18 (45%) avevano il rigurgito della valvola aortica come problema di fondo. Nessuno di questi pazienti aveva un’altra malattia valvolare di gravità più che lieve. Tutti i pazienti sono stati informati delle tecniche diagnostiche a cui sarebbero stati sottoposti e hanno dato il loro consenso informato. Allo stesso modo, dopo essere stati informati della natura dello studio, hanno acconsentito all’uso anonimo dei loro dati per fini di ricerca.
Studio ecocardiografico
Tutti i pazienti sono stati sottoposti a uno studio eco-doppler completo con un dispositivo Philips IE-33 con sonde S5-1 e X3-1 (Philips, Andover, Massachusetts, Stati Uniti). Le immagini sono state analizzate da 2 osservatori che hanno eseguito le misurazioni in modo indipendente; 1 di questi osservatori ha ripetuto la misurazione senza conoscere il risultato della prima.
Studi ecocardiografici convenzionali
Le immagini bidimensionali dell’LVOT sono state ottenute da una vista parasternale ad asse lungo. Il diametro dell’LVOT è stato determinato da queste immagini. Le tracce Doppler a spettro continuo sono state ottenute del flusso attraverso la valvola aortica durante la sistole da una vista apicale 5 camere e da un piano parasternale destro. La traccia con più alta velocità massima e media è stata considerata per la successiva analisi. Inoltre, le tracce sono state ottenute per mezzo di tecniche Doppler spettrale pulsato a livello del LVOT durante il periodo sistolico utilizzando una vista apicale 5 camere. L’area della valvola aortica è stata stimata utilizzando l’equazione di continuità.
Studi ecocardiografici tridimensionali
Gli studi 3D-echo sono stati eseguiti immediatamente dopo lo studio eco-Doppler convenzionale. Per queste misurazioni è stata utilizzata una sonda Philips X3-1 (Philips, Andover, Massachusetts, USA). Questo sistema permette di utilizzare la cosiddetta tecnica “full volume”, una piramide di dati di 60o´60o da 4 a 7 battiti cardiaci; la dimensione può essere ingrandita o ridotta a seconda delle caratteristiche morfologiche del paziente. Le immagini tridimensionali sono state catturate dalla finestra apicale. C’erano molte ragioni per utilizzare questa finestra: è il piano per l’acquisizione delle immagini per le misure di volume completo per il quale avevamo più esperienza nella nostra unità; con questa finestra, è possibile catturare la maggior estensione delle strutture cardiache; e, poiché questa è una tecnica tridimensionale, la visualizzazione dei piani di studio può essere ottenuta da qualsiasi proiezione. Le immagini sono state memorizzate sul server centrale del servizio di imaging del nostro ospedale e sono stati analizzati off-line in una stazione di lavoro utilizzando il software Q-Lab (Philips, Andover, Massachusetts). LVOT planimetria è stata intrapresa utilizzando una sezione del LVOT immediatamente prima del piano di inserimento dei lembi della valvola e parallelo ad esso, durante la sistole ventricolare (Figura 1). Successivamente, è stata effettuata la misurazione dell’asse lungo e dell’asse più lungo perpendicolare all’asse lungo (indicato d’ora in poi come asse corto) dell’LVOT e da questa stessa immagine, l’indice di circolarità è stato ottenuto dal rapporto tra l’asse lungo diviso per quello corto. I valori utilizzati nell’analisi finale erano il valore medio delle misurazioni dei 2 osservatori indipendenti.
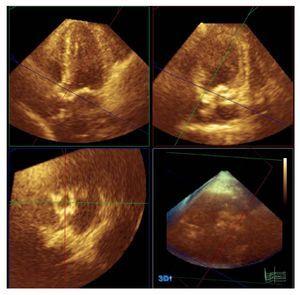
Figura 1. Planimetria del tratto di efflusso ventricolare sinistro mediante ecocardiografia tridimensionale e software Q-Lab (Philips, Andover, Massachusetts, USA).
Metodi statistici
Il programma statistico utilizzato per lo studio è stato SPSS 11.0 (SPSS Inc., Chicago, Illinois, USA). I dati quantitativi sono stati espressi come media (SD). I dati qualitativi sono stati espressi come numeri (percentuale). L’accordo tra i metodi è stato valutato utilizzando il coefficiente di correlazione intraclasse (ICC) e sono stati calcolati gli intervalli di confidenza (CI) al 95%. Nel caso di variabili categoriche, è stata utilizzata la statistica k. Per valutare il grado di associazione lineare tra le variabili, è stata utilizzata un’analisi di regressione lineare semplice. La significatività statistica è stata stabilita a P
RISULTATI
Su un totale di 45 pazienti consecutivi con malattia della valvola aortica che sono stati analizzati, è stato impossibile effettuare un’analisi corretta delle misurazioni dell’LVOT in 5 pazienti (11%) a causa di una scarsa finestra acustica, e quindi questi pazienti sono stati esclusi dallo studio. Pertanto, sono stati inclusi un totale di 40 pazienti con malattia della valvola aortica. L’età media (SD) era di 65,5 (11) anni. Di questi, 23 (57,5%) erano uomini. Le misurazioni ottenute con tecniche 2D-echo, 3D-echo, Doppler pulsato e Doppler continuo sono riportate nella tabella 1.

Analisi dell’accordo inter- e intraosservatore
Come presentato nella tabella 2 e nella figura 2, il livello di accordo, sia tra osservatori che per misurazioni diverse da parte dello stesso osservatore, per la determinazione dell’area dell’LVOT è molto maggiore quando viene misurata direttamente utilizzando la planimetria 3D-echo rispetto a quando viene stimata dalla misurazione del diametro dell’LVOT utilizzando la 2D-echo.


Figura 2. Istogrammi che rappresentano le differenze interosservatore nelle misurazioni dell’area del tratto di efflusso ventricolare sinistro. A: con ecocardiografia bidimensionale (2D-echo). B: con ecocardiografia tridimensionale (3D-echo).
Analisi dell’indice di circolarità
I valori medi ottenuti per l’asse lungo e l’asse corto del LVOT erano 2,68 (0,31) e 1,82 (0,28) cm, rispettivamente. L’indice di circolarità era 1,5 (0,25) e ha mostrato un grado molto basso di associazione lineare con l’area dell’LVOT, e questo non era statisticamente significativo (r=-0,34; P=,47).
Impatto dell’uso dell’eco 3D per la quantificazione della gravità della stenosi della valvola aortica
Al fine di valutare il possibile impatto dell’uso dell’eco 3D sulla valutazione delle stenosi della valvola aortica, sono stati considerati solo pazienti con diagnosi di stenosi della valvola aortica (n=22). Sono state quindi stabilite due sezioni trasversali teoriche dell’area della valvola e i pazienti sono stati suddivisi in 3 gruppi secondo la seguente classificazione: stenosi della valvola aortica moderata se l’area della valvola era maggiore di 1 cm2; grave se l’area era compresa tra 1 e 0,75 cm2; e critica se l’area della valvola era inferiore a 0,75 cm2. I pazienti sono stati classificati come descritto in precedenza utilizzando i risultati dell’eco 2D e dell’eco 3D applicati all’equazione di continuità (Figura 3). La statistica k per l’accordo tra i 2 metodi era solo 0,36 (P=.11). La tabella 3 mostra i risultati per l’accordo tra le misurazioni ottenute per l’area della valvola aortica utilizzando 2D-echo e 3D-echo in pazienti con stenosi della valvola aortica (Figura 4).
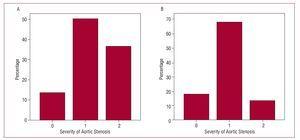
Figura 3. Gravità della stenosi della valvola aortica utilizzando la stima dell’area del tratto di efflusso ventricolare sinistro. A: con ecocardiografia bidimensionale. B: con ecocardiografia tridimensionale. Asse orizzontale, 0: area della valvola >1 cm2; 1: area della valvola, 1-0,75 cm2; 2: area della valvola 2.
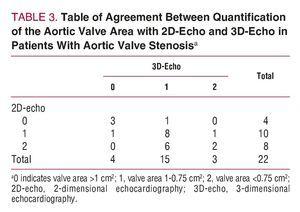
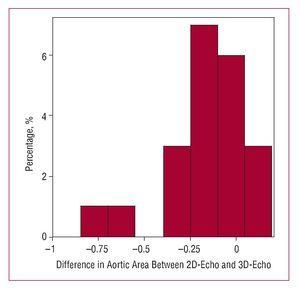
Figura 4. Istogramma che rappresenta le differenze nelle misurazioni dell’area della valvola aortica con l’ecocardiografia bidimensionale (2D-echo) e le tecniche tridimensionali (3D-echo).
DISCUSSIONE
Attualmente, la valutazione della gravità della stenosi della valvola aortica è essenziale per una gestione adeguata di questi pazienti.3,4 Sebbene sia possibile utilizzare una serie di metodi, come la misurazione dei gradienti di picco o delle velocità attraverso la valvola stenotica, si raccomanda sempre di misurare l’area della valvola.13 Tuttavia, questa tecnica non è priva di limiti. Uno dei più importanti è il calcolo dell’area LVOT, che è normalmente stimato utilizzando 2D-echo dal diametro ottenuto da una vista lungo asse nel piano parasternale. Oltre al fatto che questo approccio presuppone che il LVOT è una struttura perfettamente circolare, la misurazione standardizzata di questo tratto varia notevolmente secondo l’operatore che esegue lo studio e la tecnica stessa è soggetta a limitazioni. Può quindi essere impreciso, che colpisce la quantificazione dell’area della valvola aortica.3,4
Tre-D-echo presenta un vantaggio teorico: planimetria diretta del LVOT può essere ottenuto per fornire una valutazione della realtà anatomica di questa struttura. Da un punto di vista teorico, 3D-echo può essere uno strumento utile per eseguire una precisa valutazione anatomica del LVOT. Questo perché è possibile raggiungere un’approssimazione molto precisa della vera apertura, come possiamo orientare la sezione in qualsiasi direzione spaziale e, quindi, scegliere quello ottimale.5,6,11 Così, 3D-echo potrebbe essere in grado di eliminare una grave limitazione del calcolo dell’area della valvola utilizzando l’equazione di continuità.
I risultati del presente studio rivelano alcuni risultati interessanti. In primo luogo, c’è meno variabilità inter- e intra-osservatore nella determinazione dell’area LVOT con 3D-echo rispetto a quando stimato utilizzando metodi tradizionali 2D-echo. Ciò suggerisce che questa misurazione potrebbe essere più accurata di quella solitamente eseguita utilizzando 2D-echo. Inoltre, i risultati supportano l’idea che il LVOT non è una struttura circolare ma piuttosto ellittica. Questa è un’altra fonte di errore nella determinazione dell’area LVOT dal diametro LVOT. Quello che abbiamo chiamato indice di circolarità in questo studio dimostra che la morfologia dell’LVOT non è circolare. Questo spiega perché i valori per l’area LVOT ottenuti da 2D-echo sono più piccoli di quelli ottenuti dalla planimetria diretta con 3D-echo. Inoltre, l’analisi di regressione lineare mostra che non è area LVOT stesso, ma piuttosto variazioni individuali che determinano quanto vicino la morfologia si avvicina un cerchio perfetto e così 3D-echo può essere utile indipendentemente dalle dimensioni LVOT. Cioè, la circolarità del tratto di efflusso non dipende dalle sue dimensioni ma è indipendente da questa variabile e probabilmente dipende dalle caratteristiche individuali del soggetto.
Infine, i dati mostrano che utilizzando l’eco 3D, ci sono pazienti che possono essere classificati in una diversa categoria di gravità rispetto a quando viene utilizzata l’eco 2D. Questo risultato potrebbe essere particolarmente utile nel caso di pazienti con stenosi della valvola aortica asintomatica, in cui la gestione terapeutica è particolarmente complicata.3,4,13,14
Limitazioni
La principale limitazione di questo studio è la mancanza di una tecnica di misurazione di riferimento. Non dobbiamo evidenziare i problemi che questo genera. Tuttavia, gli studi fatti recentemente con la risonanza magnetica cardiaca e altri studi con i primi metodi ecocardiografici 3D supportano i nostri risultati.15,16 Inoltre, l’alta riproducibilità della tecnica potrebbe indicare un qualche tipo di errore sistematico nella tecnica, un fenomeno che non può essere escluso con il disegno del presente studio. Questo studio è una prima approssimazione per l’utilità di 3D-echo nella valutazione della stenosi della valvola aortica. L’uso regolare di questo metodo diagnostico nella pratica clinica quotidiana e gli studi futuri valuteranno la possibilità di generalizzare i risultati del presente studio a diversi tipi di pazienti.
CONCLUSIONI
La misurazione dell’area LVOT utilizzando 3D-echo è più riproducibile che con 2D-echo. Pertanto, questo è probabilmente un metodo più accurato per la valutazione dell’area LVOT. Tecniche 3D-echo mostrano che il LVOT ha una forma ellittica e che la sua circolarità non dipende dalle dimensioni. È possibile che l’eco 3D possa fornire una classificazione più accurata del grado di gravità della stenosi della valvola aortica rispetto alle tecniche di eco 2D.
ABBREVIATIONS
AoVA: area della valvola aortica
CI: intervallo di confidenza
2D-echo: ecocardiografia bidimensionale
3D-echo: Ecocardiografia tridimensionale
ICC: coefficiente di correlazione intraclasse
LVOT: tratto di efflusso ventricolare sinistro