Ci sono due tipi fondamentali di studi di coorte basati su quando e come i soggetti vengono arruolati nello studio:
Studi di coorte prospettici:
Negli studi di coorte prospettici i ricercatori concepiscono e disegnano lo studio, reclutano i soggetti, e raccolgono dati di esposizione di base su tutti i soggetti, prima che qualcuno dei soggetti abbia sviluppato uno degli esiti di interesse. I soggetti vengono poi seguiti nel futuro per registrare lo sviluppo di qualsiasi risultato di interesse. Il follow up può essere condotto tramite questionari postali, interviste telefoniche, via Internet, o di persona con interviste, esami fisici e test di laboratorio o di imaging. Possono essere utilizzate anche combinazioni di questi metodi.
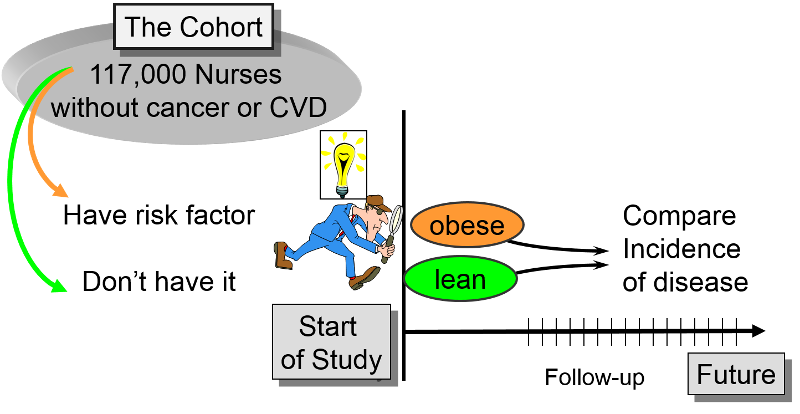
Tipo, gli investigatori hanno un obiettivo primario, per esempio, per saperne di più sulle malattie cardiovascolari o il cancro, ma i dati raccolti dalla coorte nel tempo possono essere utilizzati per rispondere a molte domande e testare molti possibili determinanti, anche fattori che non avevano considerato quando lo studio è stato originariamente concepito.
Il Framingham Heart Study, il Nurses Health Study e il Black Women’s Health Study sono buoni esempi di studi di coorte prospettici grandi e produttivi. In ognuno di questi studi, i ricercatori volevano studiare i fattori di rischio per le malattie croniche comuni. I ricercatori hanno identificato una coorte (gruppo) di possibili soggetti che sarebbe stato possibile seguire per un periodo prolungato. I soggetti idonei dovevano soddisfare determinati criteri (criteri di inclusione) per essere inclusi nello studio come soggetti. Gli investigatori determinano quindi le caratteristiche iniziali o “basali”, i comportamenti e altre “esposizioni” di tutti i soggetti all’inizio dello studio. Le informazioni sono raccolte da tutti i soggetti nello stesso modo, usando esattamente le stesse domande e gli stessi metodi di raccolta dati per tutti i soggetti. Progettano le domande e le procedure di raccolta dei dati molto attentamente al fine di avere informazioni accurate sulle esposizioni prima che la malattia si sviluppi in uno qualsiasi dei soggetti.
Per maggiori informazioni:
Link al Framingham Heart Study
Link al The Nurses Health Study
Link al Black Women’s Health Study
Ovviamente, l’analisi dei dati non può avere luogo finché non si sono verificati abbastanza “eventi” o “risultati”, quindi deve passare del tempo, e le analisi guarderanno gli eventi che si sono verificati durante il periodo di tempo dall’inizio dello studio fino al momento dell’analisi o alla fine dello studio. Va da sé che l’analisi è sempre fatta retrospettivamente, perché un lasso di tempo deve essere trascorso prima di poter confrontare l’incidenza. La cosa che rende gli studi di coorte prospettici prospettici è che sono stati progettati in modo prospettico, e i soggetti sono stati arruolati e hanno raccolto i dati di base prima che qualcuno di loro sviluppasse uno dei risultati di interesse. Determinare lo stato di esposizione di base prima che si verifichino eventi di malattia dà agli studi prospettici un vantaggio importante nel ridurre alcuni tipi di distorsioni che possono verificarsi negli studi di coorte retrospettivi e negli studi caso-controllo, anche se al costo dell’efficienza.
Dopo che le informazioni di base sono raccolte, i soggetti in uno studio di coorte prospettico sono poi seguiti “longitudinalmente”, cioè per un periodo di tempo, di solito per anni. Questo permette agli investigatori di sapere quando è iniziato il follow up, se e quando i soggetti si ammalano, se e quando si perdono al follow up, e se il loro stato di esposizione è cambiato durante il periodo di follow up. Avendo dati individuali su questi dettagli per ogni soggetto, gli investigatori possono calcolare e confrontare i tassi di incidenza per ogni gruppo di esposizione.
per ogni gruppo di esposizione.
L’illustrazione qui sotto mostra un ipotetico gruppo di 12 soggetti seguiti per un certo numero di anni. Sono stati arruolati nello studio in tempi diversi, e alcuni di loro si sono persi per il follow up, cioè hanno smesso di rispondere a lettere, e-mail e telefonate, quindi non sappiamo cosa sia successo loro; questi sono indicati dalla linea orizzontale di follow up che si ferma.

Tre soggetti hanno sviluppato l’esito di interesse nelle date approssimative indicate dalle “X”. Il tasso di incidenza è stato calcolato calcolando il tempo di osservazione senza malattia per ogni soggetto, sommando i tempi di osservazione senza malattia per l’intero gruppo, e poi dividendo questo per il numero di eventi, come mostrato nel calcolo sotto la linea del tempo.
Siccome i ricercatori hanno chiesto circa molte esposizioni durante la raccolta dei dati di base, possono eventualmente utilizzare i dati per studiare molte associazioni tra diverse esposizioni ed esiti di malattia. Per esempio, si potrebbero identificare fumatori e non fumatori al basale e confrontare la loro successiva incidenza di sviluppare malattie cardiache. In alternativa, si potrebbero raggruppare i soggetti in base al loro indice di massa corporea (BMI) e confrontare il loro rischio di sviluppare malattie cardiache o cancro.
I dati nella tabella sottostante riassumono alcuni dei risultati in uno studio è dal Nurses’ Health Study in cui hanno esaminato l’associazione dell’indice di massa corporea (BMI) con le malattie cardiache. (Link all’articolo)
è dal Nurses’ Health Study in cui hanno esaminato l’associazione dell’indice di massa corporea (BMI) con le malattie cardiache. (Link all’articolo)
|
Body Mass Index |
# Non-Fatal Heart Attacks |
Person-Years of Observation |
MI Rate per 100,000 persone-Anni |
Rata Ratio |
|
<21 |
41 |
177,356 |
23.1 |
1.0 |
|
21-23 |
57 |
194,243 |
29.3 |
1.3 |
|
23-25 |
56 |
155,717 |
36.0 |
1.6 |
|
25-29 |
67 |
148,541 |
45.1 |
2.0 |
|
>29 |
85 |
99,573 |
85.4 |
3.7 |
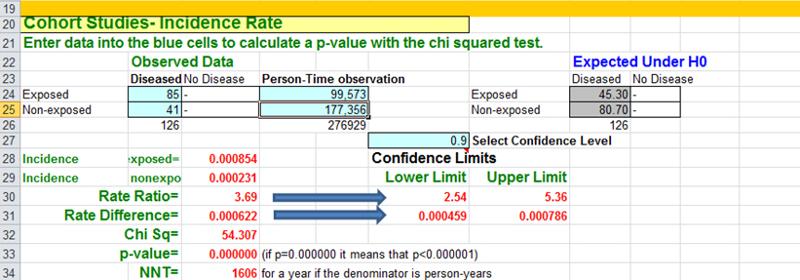
C’erano oltre 118.000 infermiere nello studio, e hanno diviso la coorte in cinque gruppi di esposizione in base al BMI. In questo caso hanno usato il tasso di incidenza di infarti del miocardio (MI, cioè attacchi di cuore) nelle donne più magre (BMI < 21) come riferimento, con cui hanno confrontato i tassi di incidenza di MI negli altri quattro gruppi. Ad esempio, il tasso di incidenza di MI nel gruppo di riferimento (quelli con BMI < 21) era 23,1 per 100.000 anni-persona di tempo di osservazione libero da malattia. Il tasso di incidenza nel gruppo più pesante (BMI > 29) era 85,4 MI per 100.000 anni-persona.
Il foglio di lavoro Epi-Tools.XLS per gli studi di coorte può confrontare sia l’incidenza cumulativa (sezione superiore del foglio di lavoro) che i tassi di incidenza come questi (sezione inferiore del foglio di lavoro). Per esempio, se si dovesse confrontare il gruppo più pesante (BMI > 29) con le donne con BMI < 21 (il gruppo di riferimento), l’analisi Epi-Tools sarebbe così
Manson et al. hanno anche utilizzato il Nurses’ Health Study (NHS) per esaminare l’effetto dell’esercizio sulle malattie cardiovascolari. Il NHS ha arruolato 121.700 donne RN nel 1976, ma non ha iniziato a raccogliere informazioni sull’esercizio fino al 1986. Poiché i dati di base originali non includevano informazioni sull’esercizio, lo studio sull’esercizio ha utilizzato solo le donne che non avevano ancora sviluppato alcun problema cardiovascolare entro il 1986. Quindi, lo studio di esercizio è stato limitato ai 72.448 soggetti che erano liberi da malattie cardiovascolari e cancro nel 1986. In sostanza, le informazioni sull’esercizio e l’attività che hanno iniziato a raccogliere nel 1986 hanno rappresentato una nuova linea di base per questo sottoinsieme della coorte originale.
hanno anche utilizzato il Nurses’ Health Study (NHS) per esaminare l’effetto dell’esercizio sulle malattie cardiovascolari. Il NHS ha arruolato 121.700 donne RN nel 1976, ma non ha iniziato a raccogliere informazioni sull’esercizio fino al 1986. Poiché i dati di base originali non includevano informazioni sull’esercizio, lo studio sull’esercizio ha utilizzato solo le donne che non avevano ancora sviluppato alcun problema cardiovascolare entro il 1986. Quindi, lo studio di esercizio è stato limitato ai 72.448 soggetti che erano liberi da malattie cardiovascolari e cancro nel 1986. In sostanza, le informazioni sull’esercizio e l’attività che hanno iniziato a raccogliere nel 1986 hanno rappresentato una nuova linea di base per questo sottoinsieme della coorte originale.
Link all’articolo di Manson et al.
Studi retrospettivi di coorte
Gli studi retrospettivi raggruppano anche soggetti in base al loro stato di esposizione e confrontano la loro incidenza di malattia. Tuttavia, in questo caso sia lo stato di esposizione che il risultato sono accertati retrospettivamente.
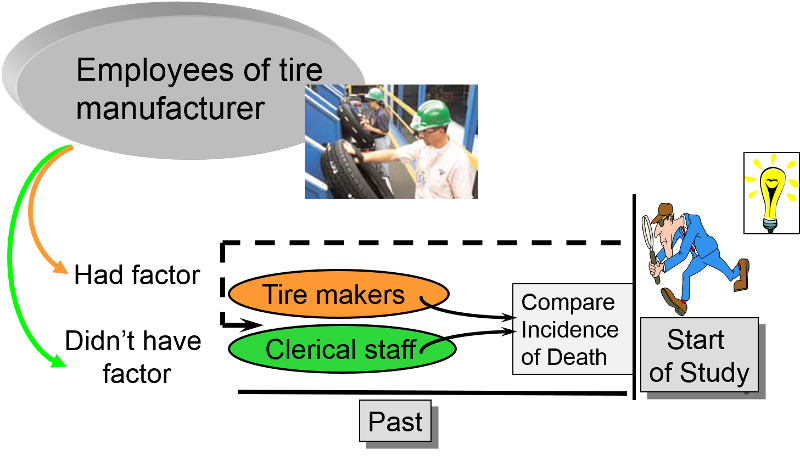
In sostanza, gli investigatori fanno un salto indietro nel tempo per identificare una coorte utile che inizialmente era priva di malattia e “a rischio”. Poi usano qualsiasi documentazione disponibile per determinare lo stato di esposizione di ogni soggetto all’inizio del periodo di osservazione, e poi accertano cosa è successo successivamente ai soggetti nei due (o più) gruppi di esposizione. Gli studi di coorte retrospettivi sono anche “longitudinali”, perché esaminano i risultati di salute in un arco di tempo. La distinzione è che negli studi di coorte retrospettivi tutti i casi di malattia si sono già verificati prima che i ricercatori iniziassero lo studio. Al contrario, le informazioni sull’esposizione vengono raccolte all’inizio degli studi di coorte prospettici prima che qualsiasi soggetto abbia sviluppato uno dei risultati o interesse, e il periodo “a rischio” inizia dopo la raccolta dei dati sull’esposizione di base e si estende nel futuro.
e “a rischio”. Poi usano qualsiasi documentazione disponibile per determinare lo stato di esposizione di ogni soggetto all’inizio del periodo di osservazione, e poi accertano cosa è successo successivamente ai soggetti nei due (o più) gruppi di esposizione. Gli studi di coorte retrospettivi sono anche “longitudinali”, perché esaminano i risultati di salute in un arco di tempo. La distinzione è che negli studi di coorte retrospettivi tutti i casi di malattia si sono già verificati prima che i ricercatori iniziassero lo studio. Al contrario, le informazioni sull’esposizione vengono raccolte all’inizio degli studi di coorte prospettici prima che qualsiasi soggetto abbia sviluppato uno dei risultati o interesse, e il periodo “a rischio” inizia dopo la raccolta dei dati sull’esposizione di base e si estende nel futuro.
Gli studi di coorte retrospettivi sono particolarmente utili per esposizioni insolite o esposizioni professionali. Per esempio, se un ricercatore volesse determinare se l’esposizione alle sostanze chimiche utilizzate nella produzione di pneumatici è associata ad un aumento del rischio di morte, si potrebbe trovare una fabbrica di produzione di pneumatici che è stata in funzione per diversi decenni. Si potrebbero usare le cartelle cliniche dei dipendenti per identificare coloro che avevano avuto lavori che comportavano l’esposizione alle sostanze chimiche in questione (ad esempio, i lavoratori che effettivamente producevano pneumatici) e i colleghi non esposti (ad esempio, impiegati o personale di vendita nella stessa azienda o, ancora meglio, i lavoratori coinvolti nelle operazioni di produzione ma con lavori che non comportavano l’esposizione alle sostanze chimiche). Si potrebbe poi accertare cosa è successo a tutti i soggetti e confrontare l’incidenza della morte nei lavoratori esposti e non esposti.
Studi di coorte retrospettivi come questo sono molto efficienti perché richiedono molto meno tempo e costano molto meno degli studi di coorte prospettici, ma questo vantaggio crea anche potenziali problemi. A volte lo stato di esposizione non è chiaro quando è necessario andare indietro nel tempo e utilizzare qualsiasi dato fosse disponibile, perché i dati utilizzati non sono stati progettati per essere utilizzati in uno studio. Anche se fosse chiaro chi è stato esposto alle sostanze chimiche della produzione di pneumatici in base ai registri dei dipendenti, sarebbe anche importante prendere in considerazione (o aggiustare per) altre differenze che potrebbero aver influenzato la mortalità (fattori di confondimento). Per esempio, in uno studio che confronta i tassi di mortalità tra i lavoratori esposti ai solventi utilizzati nella produzione di pneumatici e un gruppo di confronto non esposto, potrebbe essere importante regolare per i fattori di confondimento come il fumo e il consumo di alcol. Tuttavia, è improbabile che uno studio di coorte retrospettivo abbia informazioni accurate su questi altri fattori di rischio.
Quando un focolaio di Giardia (vedi questo link alla pagina del CDC su Giardia) si è verificato a Milton, MA, il Milton Health Department ha richiesto assistenza agli epidemiologi del MA Department of Public Health. (Kathleen MacVarish dell’ufficio pratiche BUSPH era l’agente sanitario a Milton che ha condotto l’indagine). La richiesta di assistenza è stata fatta qualche tempo dopo l’inizio dell’epidemia, e l’epidemia si stava esaurendo quando il DPH ha iniziato il suo studio. L’epidemia era chiaramente concentrata tra i membri del Wollaston Golf Club di Milton, MA, che aveva due piscine, una per adulti e una per bambini. Dato quello che sapevano sui meccanismi usuali con cui Giardia viene trasmessa, gli investigatori hanno pensato che la contaminazione della piscina per bambini da un bambino che sparge Giardia nelle loro feci era la fonte più probabile. (NOTA
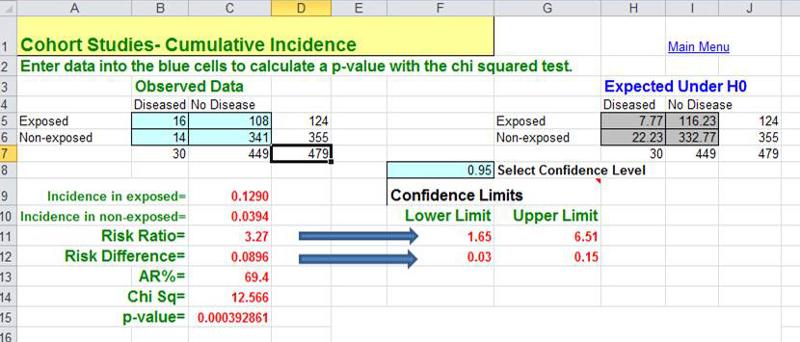
(vedi questo link alla pagina del CDC su Giardia) si è verificato a Milton, MA, il Milton Health Department ha richiesto assistenza agli epidemiologi del MA Department of Public Health. (Kathleen MacVarish dell’ufficio pratiche BUSPH era l’agente sanitario a Milton che ha condotto l’indagine). La richiesta di assistenza è stata fatta qualche tempo dopo l’inizio dell’epidemia, e l’epidemia si stava esaurendo quando il DPH ha iniziato il suo studio. L’epidemia era chiaramente concentrata tra i membri del Wollaston Golf Club di Milton, MA, che aveva due piscine, una per adulti e una per bambini. Dato quello che sapevano sui meccanismi usuali con cui Giardia viene trasmessa, gli investigatori hanno pensato che la contaminazione della piscina per bambini da un bambino che sparge Giardia nelle loro feci era la fonte più probabile. (NOTA ) Lo studio è stato condotto facendo completare alla maggior parte delle persone della coorte un questionario in cui una delle domande chiave era “Hai passato del tempo nella piscina per bambini?” Questo focolaio ha chiaramente avuto luogo in una coorte ben definita (membri del club), e gli investigatori potevano determinare quante persone hanno sviluppato Giardia in ciascuno dei gruppi di esposizione (cioè, esposti alla piscina per bambini o no). Inoltre, sapevano anche quanti intervistati erano stati esposti alla piscina per bambini e quanti non lo erano. In altre parole, conoscevano i denominatori per i gruppi di esposizione, così potevano calcolare l’incidenza cumulativa, la differenza di rischio e il rapporto di rischio. Hanno trovato che le persone che avevano trascorso del tempo nella piscina per bambini avevano 9,0 casi in più su 100 persone rispetto a quelle che avevano trascorso del tempo nella piscina per bambini. Il rapporto di rischio era 3,27. Poiché l’indagine è iniziata dopo che i casi si erano già verificati, lo studio del DPH su Giardia a Milton è un esempio di studio di coorte retrospettivo.
) Lo studio è stato condotto facendo completare alla maggior parte delle persone della coorte un questionario in cui una delle domande chiave era “Hai passato del tempo nella piscina per bambini?” Questo focolaio ha chiaramente avuto luogo in una coorte ben definita (membri del club), e gli investigatori potevano determinare quante persone hanno sviluppato Giardia in ciascuno dei gruppi di esposizione (cioè, esposti alla piscina per bambini o no). Inoltre, sapevano anche quanti intervistati erano stati esposti alla piscina per bambini e quanti non lo erano. In altre parole, conoscevano i denominatori per i gruppi di esposizione, così potevano calcolare l’incidenza cumulativa, la differenza di rischio e il rapporto di rischio. Hanno trovato che le persone che avevano trascorso del tempo nella piscina per bambini avevano 9,0 casi in più su 100 persone rispetto a quelle che avevano trascorso del tempo nella piscina per bambini. Il rapporto di rischio era 3,27. Poiché l’indagine è iniziata dopo che i casi si erano già verificati, lo studio del DPH su Giardia a Milton è un esempio di studio di coorte retrospettivo.
Uno studio di coorte ambidirezionale
Uno studio di coorte può anche essere ambidirezionale, cioè ci sono sia fasi retrospettive che prospettiche dello studio. Gli studi ambidirezionali sono molto meno comuni degli studi puramente prospettici o retrospettivi, ma sono concettualmente coerenti con e condividono elementi dei vantaggi e degli svantaggi di entrambi i tipi di studi. L’Air Force Health Study (AFHS) – noto anche come Ranch Hand Study – è stato avviato dalla U. S. Air Force nel 1979 per valutare i possibili effetti sulla salute dell’esposizione del personale militare all’agente Orange e ad altri defolianti chimici spruzzati durante la guerra del Vietnam. Lo studio è stato condotto confrontando:
- 1.098 piloti esposti alla diossina in Vietnam (operazione Ranch Hand)
- 1,549 uomini che hanno volato in missioni cargo nel sud-est asiatico nello stesso periodo
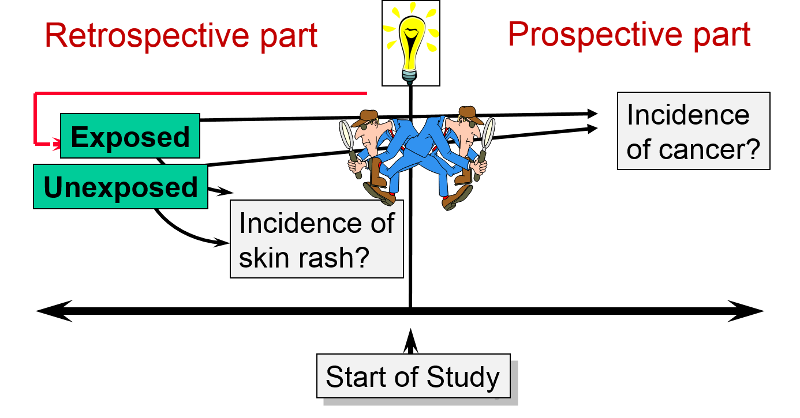
Questo è uno studio “ambidirezionale”, perché aveva sia una componente retrospettiva che una componente prospettica. Alcuni dei problemi sospettati di essere causati dall’Agente Orange si sarebbero verificati poco dopo l’esposizione (per esempio, le eruzioni cutanee). Questi furono affrontati esaminando la coorte retrospettivamente per vedere se i piloti esposti avessero avuto più problemi dei controlli. Altri problemi (ad esempio, infertilità & cancro) potrebbero non emergere fino a qualche tempo dopo l’esposizione. Pertanto, la coorte è stata seguita prospetticamente per vedere se avevano una maggiore incidenza di questi problemi. I rapporti emersi dallo studio hanno suggerito collegamenti tra l’esposizione all’Agente Orange e nove malattie distinte: cloracne, malattia di Hodgkin, mieloma multiplo, linfoma non Hodgkin, porfiria cutanea tarda, tumori respiratori (polmone, bronchi, laringe e trachea), sarcoma dei tessuti molli, neuropatia periferica acuta e subacuta e cancro alla prostata.
Corte chiusa (fissa) rispetto alle coorti aperte
Una coorte chiusa è una coorte con membri fissi. Una volta che la coorte è definita dall’arruolamento dei soggetti e il follow-up inizia, nessuno può essere aggiunto. Il numero di soggetti può diminuire a causa della morte o della perdita del follow-up, ma non vengono aggiunti altri soggetti. Di conseguenza, le coorti chiuse diventano sempre più piccole nel tempo. I cittadini del Giappone che furono esposti alle radiazioni quando le bombe atomiche furono sganciate su Hiroshima e Nagasaki durante la seconda guerra mondiale, sarebbero considerati membri di una coorte fissa o chiusa che è stata definita da un evento. Ashengrau e Seage classificano le vittime del bombardamento come una “coorte fissa” e fanno una distinzione tra una coorte fissa e una coorte chiusa. Definiscono una coorte chiusa come simile a una coorte fissa, tranne che una coorte chiusa è una coorte che non ha perdite da seguire, per esempio, una coorte di persone che hanno partecipato a un pranzo che ha portato a un’epidemia di salmonellosi.
Al contrario, una coorte aperta è dinamica, nel senso che i membri possono lasciare o essere aggiunti nel tempo. Rothman fa l’esempio di un registro statale del cancro. I soggetti vengono aggiunti continuamente quando viene loro diagnosticato il cancro, quindi si aggiungono continuamente nuovi soggetti. I soggetti possono anche lasciare la coorte trasferendosi in un nuovo stato o morendo. Un altro esempio di coorte aperta o dinamica sarebbero gli studenti della Boston University.
Queste descrizioni dovrebbero suonare familiari, perché sono essenzialmente parallele alle descrizioni delle popolazioni fisse e dinamiche del modulo Misure di frequenza della malattia. La grande maggioranza degli studi di coorte sono condotti in coorti chiuse (o fisse), perché è più difficile stabilire l’ammissibilità e seguire le persone in una coorte aperta, dato che possono entrare e uscire in qualsiasi momento. Questo problema diventa maggiore quando la dimensione della coorte diventa più grande e/o lo studio continua per un periodo di tempo più lungo. Si noti che lo studio retrospettivo di coorte di Giardia a Milton era una coorte aperta (membri del golf club), ma la popolazione era relativamente piccola e il periodo di tempo molto breve.
ritornare all’inizio | pagina precedente | pagina successiva