はじめに
大動脈弁狭窄症は社会的に大きな問題となっています。 大動脈弁狭窄症の患者を評価する上で最も重要な点の一つは、弁面積の算出である。 大動脈弁狭窄症の重症度を評価するために最も広く用いられている方法は、連続式を用いて有効面積を算出することです。 しかし、この方法にも限界がある。 最も重要なことの1つは、左心室流出路(LVOT)の面積を計算することであり、これは通常、2次元心エコー(2D-echo)を用いて長軸方向の傍胸骨像から得られた直径を決定することによって推定される。 この方法は、LVOTが完全な円形構造であることを前提としていることに加えて、LVOTの面積を標準化して測定することは、検査を行うオペレーターや技術自体の限界によって大きなばらつきがある。 3,4
近年、3次元心エコー図法(3D-echo)が多くの心エコー検査室で日常的な臨床業務に取り入れられています。 この技術は、弁膜症の評価において多くの利点があります。 例えば、3Dエコーでは、様々な心臓構造をあらゆる空間で計測することができます。 この機能を考慮して、僧帽弁狭窄症、弁膜下大動脈弁狭窄症、左心室容積と機能の決定など、他の臨床状況においても高い診断精度を持つことが証明されている5-12。
我々の目的は、まず、3D-echo planimetryによるLVOT面積測定の再現性が、従来の2D-echoによる直径測定よりも高いかどうかを判断すること、次に、3D-echoによるLVOT円形度指数を決定すること、そして最後に、大動脈弁狭窄症の重症度を定量化するための3D-echoによるLVOT面積測定の有用性を判断することである。
METHODS
Study Population
大動脈弁疾患の患者40名を募集した。 このうち、22名(55%)が大動脈弁狭窄症、18名(45%)が大動脈弁逆流症を基礎疾患として抱えていた。 これらの患者には、重症度が軽度以上の他の弁膜症はなかった。 すべての患者は、自分が受ける診断技術について説明を受け、インフォームド・コンセントを得た。
心エコー図検査
すべての患者は、Philips IE-33デバイスとS5-1およびX3-1プローブ(Philips, Andover, Massachusetts, United States)を用いて、完全なエコー・ドップラー検査を受けました。
従来の心エコー図検査
LVOTの2次元画像は、長軸方向の傍胸骨像から得られた。 この画像からLVOTの直径を求めた。 また、収縮期の大動脈弁を通過する流れを5室図と右胸骨面から連続スペクトルのドップラーで計測した。 最大速度と平均速度が最も高かったトレースを解析対象とした。 さらに,5心室端面図を用いて,パルススペクトラルドップラー法により,収縮期のLVOTのレベルでトレースを得た。
三次元心エコー検査
三次元心エコー検査は、従来のエコー・ドップラー検査の直後に行われた。 これらの測定には、Philips X3-1プローブ(Philips, Andover, Massachusetts, USA)を使用した。 このシステムでは,いわゆる “フルボリューム “法と呼ばれる,4心拍から7心拍までの60o´60oのデータのピラミッドを使用することができる。患者の形態的特徴に応じて,サイズを拡大または縮小することができる。 3次元画像はアピカルウィンドウから撮影された。 このウィンドウを使用したのには多くの理由がある。このウィンドウは、我々が最も経験を積んだフルボリューム測定用の画像キャプチャの平面であること、このウィンドウでは心臓構造の最も広い範囲をキャプチャすることが可能であること、そして、これは3次元技術であるため、どのような投影からでも調査平面の視覚化を得ることができることである。 画像は当院のイメージングサービスのセントラルサーバーに保存され,ワークステーションでQ-Labソフトウェア(Philips, Andover, Massachusetts)を用いてオフラインで解析した。 LVOTの平面測定は,心室収縮期に,弁膜の挿入面の直前とそれに平行なLVOTの断面を用いて行った(図1)。 その後、LVOTの長軸と長軸に直交する最長軸(以降、短軸と呼ぶ)を測定し、この同じ画像から、長軸を短軸で割った比率から円形度指数を求めた。
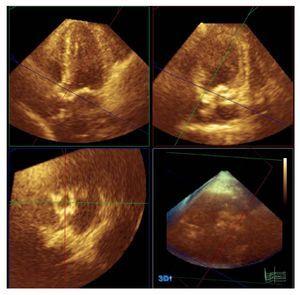
図1. 3次元心エコーとQ-Labソフトウェア(Philips, Andover, Massachusetts, USA)を用いた左心室流出路のプラニメトリー。
統計学的手法
本研究に用いた統計プログラムはSPSS 11.0(SPSS Inc. 量的データは平均値(SD)で表した。 定性的データは、数値(%)で表した。 方法間の一致度は,クラス内相関係数(ICC)を用いて評価し,95%信頼区間(CI)を算出した。 カテゴリー変数の場合には,k統計を用いた。 変数間の直線的な関連性の程度を評価するために、単純な線形回帰分析を用いた。 統計的有意性はP
結果
解析対象となった連続した大動脈弁疾患患者45名のうち、5名(11%)の患者では音響窓の不良によりLVOTの測定値を正しく解析することができなかったため、これらの患者は研究から除外した。 したがって、合計40名の大動脈弁疾患の患者が対象となった。 平均(SD)年齢は65.5(11)歳であった。 このうち23人(57.5%)は男性であった。 2D-echo,3D-echo,パルスドップラーと連続ドップラー法で得られた測定値を表1に示す。

観察者間および観察者間の一致度の分析
表2および図2に示すように、観察者間および異なる測定値の一致度は次のとおりです。 表2および図2に示すように、LVOT面積の決定については、観察者間および同一観察者による異なる測定の両方において、3D-echo planimetryを使用して直接測定した場合の方が、2D-echoを使用したLVOT直径の測定から推定した場合よりもはるかに大きい。


図2. 左心室流出路面積の測定における観察者間の差異を表すヒストグラム。 A:2次元心エコー図(2D-echo)によるもの。
Circularity Indexの解析
LVOTの長軸と短軸の平均値はそれぞれ2.68(0.31)cmと1.82(0.28)cmであった。 また、円形度指数は1.5(0.25)で、LVOT面積との直線的な関連性は非常に低く、これは統計的に有意ではなかった(r=-0.34; P=.47)。
大動脈弁狭窄症の重症度の定量化に3D-エコーを使用することの影響
大動脈弁狭窄症の評価に3D-エコーを使用することで起こりうる影響を評価するために、大動脈弁狭窄症と診断された患者(n=22)のみを対象とした。 そして、弁面積の2つの理論的断面を確立し、次の分類に従って患者を3つのグループに分けた:弁面積が1cm2以上の場合は中等度の大動脈弁狭窄症、1〜0.75cm2の場合は重度の大動脈弁狭窄症、弁面積が0.75cm2未満の場合は重度の大動脈弁狭窄症。 患者の分類は,2Dエコーと3Dエコーの結果を連続式に当てはめて,前述のように行った(図3)。 2つの方法の一致を示すk統計はわずか0.36(P=.11)であった。 表3は、大動脈弁狭窄症の患者において、2Dエコーと3Dエコーを用いて得られた大動脈弁面積の測定値の一致を調べた結果である(図4)
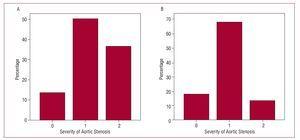
図3. 左心室流出路面積の推定値を用いた大動脈弁狭窄症の重症度。 A:2次元心エコー図を用いた場合。 B: 3次元心エコー図を用いた場合。 横軸、0:弁面積>1cm2、1:弁面積、1~0.75cm2、2:弁面積2。
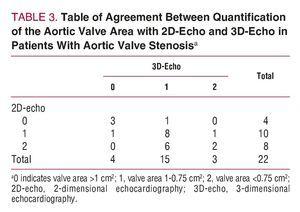
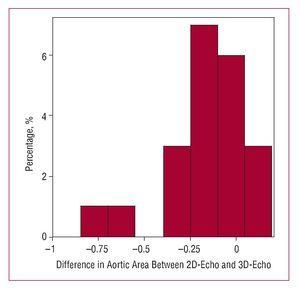
図4.
DISCUSSION
現在、大動脈弁狭窄症の重症度を評価することは、これらの患者の適切な管理のために不可欠です。 狭窄弁のピーク勾配や速度の測定など、さまざまな方法がありますが、常に弁面積を測定することが推奨されています13。ただし、この方法にも限界があります。 しかし、この手法には限界がある。最も重要なことの1つは、LVOT面積の計算であり、通常、2Dエコーを用いて、傍胸骨面の長軸方向のビューから得られた直径から推定される。 この方法は、LVOTが完全な円形構造であることを前提としていることに加えて、この管の標準的な測定は、検査を行うオペレーターによって大きく異なり、技術自体にも限界がある。 3D-echoは理論的に有利であり、LVOTの直接的なプラニメトリーが得られ、この構造の解剖学的な現実を評価することができる。 理論的な観点からは、3D-エコーはLVOTの正確な解剖学的評価を行うための有用なツールとなりうる。
本研究の結果、いくつかの興味深い知見が得られた。
本研究の結果、いくつかの興味深い知見が得られた。まず、3D-echoを用いたLVOT面積の測定では、従来の2D-echo法で推定した場合に比べて、観察者間および観察者内の変動が少ないことがわかった。 これは、この測定が、通常の2D-echoを用いて行われる測定よりも正確である可能性を示唆している。 さらに、この結果は、LVOTが円形ではなく、楕円形であるという考えを支持している。 このことは、LVOTの直径からLVOTの面積を決定する際のもう一つの誤差の原因となる。 この研究でcircularity indexと呼んでいるものは、LVOTの形態が円形ではないことを示している。 このことは、2Dエコーで得られたLVOT面積の値が、3Dエコーを用いたダイレクトプラニメトリーで得られた値よりも小さい理由を説明している。 さらに、線形回帰分析では、形態がどれだけ真円に近づくかを決めるのはLVOT面積そのものではなく、個人差であることから、LVOTの大きさに関係なく3D-echoが有用である可能性が示されている。 つまり、流出路の円形度はその大きさに依存するのではなく、この変数に依存せず、おそらく被験者の個人的な特性に依存するということです。
最後に、このデータは、3D-エコーを使用すると、2D-エコーを使用した場合とは異なる重症度のカテゴリーに分類できる患者がいることを示しています。 3,4,13,14
限界
この研究の主な限界は、基準となる測定技術がないことです。 このことがもたらす問題を強調する必要はないでしょう。 しかし、最近行われた心臓磁気共鳴画像を用いた研究や、初期の3D心エコー図法を用いたその他の研究は、私たちの発見を支持しています15,16。さらに、この技術の高い再現性は、技術に何らかの系統的な誤差があることを示しているのかもしれませんが、本研究のデザインではこの現象を否定することはできません。 この研究は、大動脈弁狭窄症の評価における3D-エコーの有用性を示す最初の近似値である。
CONCLUSIONS
3D-echoによるLVOT面積の測定は、2D-echoに比べて再現性が高い。
3D-echoによるLVOT面積の測定は、2D-echoに比べて再現性が高く、より正確な評価が可能である。 3D-echo法は、LVOTが楕円形であること、その円形度がサイズに依存しないことを示している。
ABBREVIATIONS
AoVA: aortic valve area
CI: confidence interval
2D-echo: 2-dimensional echocardiography
3D-echo: 3-dimensional echocardiography。
ICC:クラス内相関係数
LVOT:左心室流出路
3D-エコー:3次元心エコー図
ICC:クラス内相関係数
LVOT:左心室流出路
3D-エコー図