INLEIDING
Aortaklepstenose is een groot probleem geworden voor de samenleving. De behandeling van gevorderde stadia van stenose is relatief goed gedefinieerd, hoewel de eerdere stadia – vooral in gevallen waarin ernstige stenose niet gepaard gaat met symptomen – nog steeds onderwerp zijn van veel discussie over het beheer.1,2 Een van de belangrijkste aspecten bij de beoordeling van een patiënt met aortaklepstenose is de berekening van het klepoppervlak. De meest gebruikte methode voor de beoordeling van de ernst van aortaklepstenose is de berekening van het effectieve gebied met behulp van de continuïteitsvergelijking. Deze methode is echter niet zonder beperkingen. Een van de belangrijkste is de berekening van de oppervlakte van het linker ventrikel uitstroomkanaal (LVOT), die gewoonlijk wordt geschat met 2-dimensionale echocardiografie (2D-echo) door bepaling van de diameter verkregen uit lange-as parasternaal zicht. Afgezien van het feit dat deze benadering ervan uitgaat dat de LVOT een perfect cirkelvormige structuur is, is de gestandaardiseerde meting van de oppervlakte van dit kanaal onderhevig aan grote variatie naar gelang van de operator die het onderzoek uitvoert en de beperkingen van de techniek zelf. De meting kan dus onnauwkeurig zijn, hetgeen van invloed is op belangrijke metingen zoals die van de oppervlakte van de aortaklep.3,4
Recentelijk is 3-dimensionale echocardiografie (3D-echo) opgenomen in de klinische routinepraktijk van veel echocardiografische laboratoria. De techniek heeft vele voordelen bij de beoordeling van klepaandoeningen. Zo kunnen er bijvoorbeeld metingen mee worden verricht aan verschillende hartstructuren in elk willekeurig ruimtelijk vlak. Gezien deze mogelijkheid is gebleken dat de techniek een hoge diagnostische precisie heeft in andere klinische situaties zoals mitralisklepstenose, subvalvulaire aortaklepstenose, of bepaling van linkerventrikelvolumes en functie.5-12
Onze doelstellingen waren de volgende: ten eerste, bepalen of de reproduceerbaarheid van de meting van het LVOT-gebied groter is met 3D-echo planimetrie dan met de conventionele 2D-echo die gebruikt wordt om de diameter te meten; ten tweede, bepalen van de LVOT circulariteitsindex door middel van 3D-echo; en, ten slotte, bepalen van de bruikbaarheid van de meting van het LVOT-gebied door middel van 3D-echo voor het kwantificeren van de ernst van valvulaire aortastenose.
METHODEN
Studiebevolking
Veertig patiënten met aortaklepaandoeningen werden gerekruteerd. Hiervan hadden 22 (55%) aortaklepstenose en 18 (45%) aortaklepregurgitatie als onderliggend probleem. Geen van deze patiënten had een andere klepaandoening die meer dan mild van ernst was. Alle patiënten werden ingelicht over de diagnostische technieken waaraan zij zouden worden onderworpen en gaven hun geïnformeerde toestemming. Ook gaven zij, na te zijn geïnformeerd over de aard van de studie, toestemming om hun gegevens anoniem te gebruiken voor onderzoeksdoeleinden.
Echocardiografisch onderzoek
Alle patiënten ondergingen een volledig echo-Doppler onderzoek met een Philips IE-33 apparaat met S5-1 en X3-1 sondes (Philips, Andover, Massachusetts, Verenigde Staten). De beelden werden geanalyseerd door 2 waarnemers die de metingen onafhankelijk van elkaar uitvoerden; 1 van deze waarnemers herhaalde de meting zonder het resultaat van de eerste te kennen.
Conventional Echocardiographic Studies
De 2-dimensionale beelden van de LVOT werden verkregen vanuit een lange-as parasternaal aanzicht. De LVOT diameter werd bepaald uit deze beelden. Continu-spectrum Doppler traces werden verkregen van de stroming door de aortaklep tijdens de systole vanuit een apicaal 5-kamer beeld en vanuit een rechts parasternaal vlak. Het spoor met de hoogste maximale en gemiddelde snelheden werd in aanmerking genomen voor verdere analyse. Bovendien werden door middel van gepulseerde spectrale Doppler-technieken sporen verkregen ter hoogte van de LVOT tijdens de systolische periode, waarbij gebruik werd gemaakt van een apicaal 5-kameraanzicht. De oppervlakte van de aortaklep werd geschat met behulp van de continuïteitsvergelijking.
Driedimensionale Echocardiografische Studies
De 3D-echo studies werden onmiddellijk na de conventionele echo-Doppler studie uitgevoerd. Voor deze metingen werd een Philips X3-1 probe gebruikt (Philips, Andover, Massachusetts, USA). Met dit systeem kan gebruik worden gemaakt van de zogenaamde “full volume”-techniek, een piramide van gegevens van 60o´60o van tussen de 4 en 7 hartslagen; de grootte kan worden vergroot of verkleind afhankelijk van de morfologische kenmerken van de patiënt. De 3-dimensionale beelden werden vastgelegd vanuit het apicale venster. Er waren vele redenen om dit venster te gebruiken: het is het vlak voor beeldopname voor volumemetingen waarvoor wij in onze eenheid de meeste ervaring hadden; met dit venster is het mogelijk de grootste omvang van de hartstructuren vast te leggen; en, aangezien dit een 3-dimensionale techniek is, kan visualisatie van de studievlakken vanaf elke projectie worden verkregen. De beelden werden opgeslagen op de centrale server van de beeldvormingsdienst van ons ziekenhuis en werden off-line geanalyseerd op een werkstation met behulp van Q-Lab software (Philips, Andover, Massachusetts). LVOT planimetrie werd uitgevoerd met behulp van een deel van de LVOT onmiddellijk voor het vlak van inbrengen van de klep folders en parallel daaraan, tijdens ventriculaire systole (figuur 1). Vervolgens werden de lange as en de langste as loodrecht op de lange as (vanaf nu de korte as genoemd) van de LVOT gemeten en uit ditzelfde beeld werd de circulariteitsindex verkregen uit de verhouding van de lange as gedeeld door de korte as. De waarden die in de uiteindelijke analyse werden gebruikt, waren de gemiddelde waarde van de metingen van de 2 onafhankelijke waarnemers.
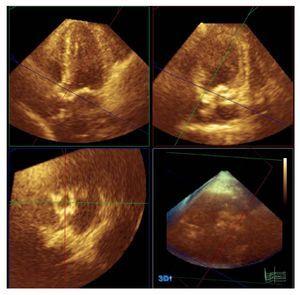
Figuur 1. Planimetrie van het linkerventrikeluitstroomkanaal met behulp van 3-dimensinale echocardiografie en Q-Lab software (Philips, Andover, Massachusetts, VS).
Statistische methoden
Het statistische programma dat voor de studie werd gebruikt, was SPSS 11.0 (SPSS Inc., Chicago, Illinois, VS). Kwantitatieve gegevens werden uitgedrukt in gemiddelden (SD). Kwalitatieve gegevens werden uitgedrukt in aantallen (percentage). De overeenstemming tussen de methoden werd geëvalueerd met behulp van de intraclass correlatiecoëfficiënt (ICC) en de 95% betrouwbaarheidsintervallen (CI) werden berekend. In het geval van categorische variabelen werd de k-statistiek gebruikt. Om de mate van lineaire associatie tussen variabelen te beoordelen, werd een eenvoudige lineaire regressieanalyse gebruikt. Statistische significantie werd vastgesteld bij P
RESULTATEN
Op een totaal van 45 opeenvolgende patiënten met aortaklepziekte die werden geanalyseerd, was het onmogelijk om een correcte analyse van de metingen van de LVOT uit te voeren bij 5 patiënten (11%) als gevolg van een slecht akoestisch venster, en dus werden deze patiënten uitgesloten van de studie. Daarom werden in totaal 40 patiënten met aortaklepaandoeningen geïncludeerd. De gemiddelde (SD) leeftijd was 65,5 (11) jaar. Hiervan waren 23 (57,5%) mannen. De metingen verkregen met 2D-echo, 3D-echo, en gepulseerde Doppler en continue Doppler technieken zijn weergegeven in tabel 1.

Analyse van de inter- en intra-observer overeenkomst
Zoals weergegeven in tabel 2 en in figuur 2, was de mate van overeenstemming, tussen waarnemers en voor verschillende metingen door dezelfde waarnemer, voor de bepaling van het LVOT-gebied veel groter wanneer direct gemeten met 3D-echo planimetrie dan wanneer geschat op basis van meting van de LVOT-diameter met behulp van 2D-echo.


Figuur 2. Histogrammen die de interobserververschillen in de metingen van het gebied van de linker ventrikel uitstroomtraject weergeven. A: met 2-dimensionale echocardiografie (2D-echo). B: met 3-dimensionale echocardiografie (3D-echo).
Analyse van de circulariteitsindex
De gemiddelde waarden verkregen voor de lange as en de korte as van de LVOT waren respectievelijk 2,68 (0,31) en 1,82 (0,28) cm. De circulariteitsindex was 1,5 (0,25) en vertoonde een zeer lage graad van lineair verband met de LVOT-oppervlakte, en dit was niet statistisch significant (r=-0,34; P=,47).
Effect van het gebruik van 3D-Echo voor het kwantificeren van de ernst van aortaklepstenose
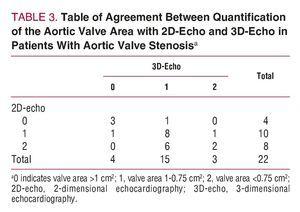
Om het mogelijke effect van het gebruik van 3D-echo op de beoordeling van aortaklepstenosen te beoordelen, werden alleen patiënten met de diagnose aortaklepstenose in aanmerking genomen (n=22). Vervolgens werden twee theoretische dwarsdoorsneden van het klepgebied vastgesteld en werden de patiënten volgens de volgende classificatie in 3 groepen verdeeld: matige aortaklepstenose als het klepgebied groter dan 1 cm2 was; ernstige als het gebied tussen 1 en 0,75 cm2 was; en kritisch als het klepgebied kleiner dan 0,75 cm2 was. De patiënten werden geclassificeerd zoals eerder beschreven met behulp van de resultaten van de 2D-echo en de 3D-echo toegepast op de continuïteitsvergelijking (figuur 3). De k statistiek voor overeenkomst tussen de 2 methoden was slechts 0.36 (P=.11). Tabel 3 toont de resultaten voor overeenkomst tussen de metingen verkregen voor het aortaklepgebied met behulp van 2D-echo en 3D-echo bij patiënten met aortaklepstenose (figuur 4).
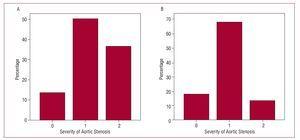
Figuur 3. Ernst van aortaklepstenose aan de hand van de schatting van de oppervlakte van het uitstroomtraject van de linkerventrikel. A: met 2-dimensionale echocardiografie. B: met 3-dimensionale echocardiografie. Horizontale as, 0: klepgebied >1 cm2; 1: klepgebied, 1-0,75 cm2; 2: klepgebied 2.
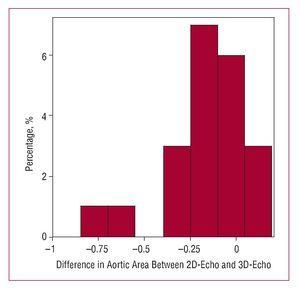
Figuur 4. Histogram dat de verschillen weergeeft in metingen van het aortaklepgebied met 2-dimensionale echocardiografie (2D-echo) en 3-dimensionale technieken (3D-echo).
DISCUSSIE
Heden ten dage is de beoordeling van de ernst van aortaklepstenose van essentieel belang voor een adequaat beheer van deze patiënten.3,4 Hoewel een reeks methoden kan worden gebruikt, zoals meting van piekgradiënten of snelheden door de stenotische klep, wordt altijd aanbevolen het klepoppervlak te meten.13 Deze techniek is echter niet zonder beperkingen. Een van de belangrijkste is de berekening van het LVOT-gebied, dat gewoonlijk met behulp van 2D-echo wordt geschat op basis van de diameter die wordt verkregen bij een lange-asaanzicht in het parasternale vlak. Afgezien van het feit dat deze benadering ervan uitgaat dat de LVOT een perfect cirkelvormige structuur is, varieert de gestandaardiseerde meting van dit kanaal sterk naar gelang van de operator die het onderzoek uitvoert en is de techniek zelf aan beperkingen onderhevig. De techniek kan dus onnauwkeurig zijn, hetgeen van invloed is op de kwantificering van het aortaklepgebied.3,4
Drie-D-echo biedt een theoretisch voordeel: directe planimetrie van de LVOT kan worden verkregen om een beoordeling te geven van de anatomische realiteit van deze structuur. Vanuit theoretisch oogpunt kan 3D-echo een nuttig instrument zijn om een nauwkeurige anatomische beoordeling van de LVOT uit te voeren. Dit komt omdat het mogelijk is om een zeer nauwkeurige benadering van de werkelijke opening te bereiken, omdat we de doorsnede in elke ruimtelijke richting kunnen oriënteren en daarom de optimale kunnen kiezen.5,6,11 Aldus zou 3D-echo in staat kunnen zijn om een ernstige beperking van de berekening van het klepgebied met behulp van de continuïteitsvergelijking op te heffen.
De resultaten van de huidige studie onthullen enkele interessante bevindingen. Ten eerste, er is minder inter- en intra-observer variabiliteit in de bepaling van de LVOT gebied met 3D-echo dan wanneer geschat met behulp van traditionele 2D-echo methoden. Dit suggereert dat deze meting nauwkeuriger zou kunnen zijn dan die welke gewoonlijk met 2D-echo wordt uitgevoerd. Bovendien ondersteunen de resultaten het idee dat de LVOT geen cirkelvormige structuur is, maar eerder een elliptische. Dit is een andere bron van fouten bij de bepaling van het LVOT-gebied uit de LVOT-diameter. Wat wij in deze studie circulariteitsindex hebben genoemd, toont aan dat de morfologie van de LVOT niet cirkelvormig is. Dit verklaart waarom de waarden voor LVOT gebied verkregen door 2D-echo kleiner zijn dan die verkregen door directe planimetrie met 3D-echo. Bovendien blijkt uit de lineaire regressieanalyse dat niet het LVOT-gebied zelf, maar de individuele variaties bepalen hoe dicht de morfologie een perfecte cirkel benadert en dat 3D-echo dus nuttig kan zijn ongeacht de grootte van de LVOT. Dat wil zeggen dat de rondheid van het uitstroomkanaal niet afhangt van de grootte ervan, maar onafhankelijk is van deze variabele en waarschijnlijk afhangt van de individuele kenmerken van de proefpersoon.
Ten slotte blijkt uit de gegevens dat bij gebruik van 3D-echo er patiënten zijn die in een andere ernstcategorie kunnen worden ingedeeld dan wanneer 2D-echo wordt gebruikt. Deze bevinding zou bijzonder nuttig kunnen zijn in het geval van patiënten met asymptomatische aortaklepstenose, bij wie het therapeutisch beheer bijzonder gecompliceerd is.3,4,13,14
Limitaties
De belangrijkste beperking van deze studie is het ontbreken van een referentie-meettechniek. We hoeven de problemen die dit oplevert niet te benadrukken. Studies die onlangs zijn verricht met cardiale magnetische resonantiebeeldvorming en andere studies met vroege 3D-echocardiografische methoden ondersteunen echter onze bevindingen.15,16 Bovendien zou de hoge reproduceerbaarheid van de techniek kunnen wijzen op een of andere systematische fout in de techniek, een verschijnsel dat met de opzet van de huidige studie niet kan worden uitgesloten. Deze studie is een eerste benadering van de bruikbaarheid van 3D-echo bij de beoordeling van aortaklepstenose. Het regelmatige gebruik van deze diagnostische methode in de dagelijkse klinische praktijk en toekomstige studies zullen de mogelijkheid beoordelen om de bevindingen van de huidige studie te generaliseren naar verschillende soorten patiënten.
CONCLUSIES
Meting van het LVOT-gebied met behulp van 3D-echo is beter reproduceerbaar dan met 2D-echo. Daarom is dit waarschijnlijk een meer nauwkeurige methode voor de evaluatie van LVOT gebied. 3D-echo technieken tonen aan dat de LVOT een elliptische vorm heeft en dat de circulariteit niet afhankelijk is van de grootte. Het is mogelijk dat 3D-echo een nauwkeuriger classificatie van de mate van ernst van aortaklepstenose kan opleveren dan 2D-echo technieken.
ABBREVIATIES
AoVA: aortaklepgebied
CI: betrouwbaarheidsinterval
2D-echo: 2-dimensionale echocardiografie
3D-echo: 3-dimensionale echocardiografie
ICC: intraclass correlatie coëfficiënt
LVOT: linker ventrikel uitstroomtraject