INLEIDING
Congestief hartfalen (CHF) is een van de belangrijkste oorzaken van ziekenhuisopname, sterfte in het ziekenhuis en gezondheidsuitgaven.1,2 Verschillende soorten ziekenhuizen en klinische afdelingen (tertiaire en regionale ziekenhuizen, cardiologische afdelingen, interne geneeskundeafdelingen) ontvangen patiënten met dit probleem, van wie ongeveer 30%-50% zich presenteert met behoud van de linker ventriculaire systolische functie.3-5 Er bestaat enige controverse over de prognose van deze vorm van hartinsufficiëntie in vergelijking met die waarbij de systolische functie verminderd is,5-12 evenals over de prognostische factoren die geassocieerd zijn met mortaliteit.
In studies die grotendeels betrekking hadden op poliklinische patiënten met hartinsufficiëntie en behouden linkerventrikel systolische functie, bleek nierinsufficiëntie in het eindstadium onafhankelijk en significant geassocieerd te zijn met verhoogde mortaliteit13 ; zelfs milde tot matige vormen van nierinsufficiëntie verhoogden inderdaad het risico op overlijden.14-17 Bij het analyseren van de onafhankelijke associatie tussen nierfalen en mortaliteit bij patiënten met CHF moet worden bedacht dat nierfalen geassocieerd is met een verhoogde prevalentie van andere cardiovasculaire risicofactoren (bijv. diabetes mellitus en hoge bloeddruk) die de mortaliteit kunnen verhogen.18
Voor zover bekend is de relatie tussen nierfalen en mortaliteit bij patiënten opgenomen met gedecompenseerd CHF, en in het bijzonder die met behouden linkerventrikel systolische functie, niet geanalyseerd. Patiënten met deze laatste vorm van hartinsufficiëntie zijn meestal ouder, vaker vrouw en hebben een hogere prevalentie van diabetes en hoge bloeddruk,19,20 factoren die de relatie tussen nierfalen en mortaliteit zouden kunnen beïnvloeden.
Met gebruikmaking van een prospectief register van patiënten die voor hartinsufficiëntie zijn opgenomen op de afdeling cardiologie van een academisch ziekenhuis, was het doel van de huidige studie om te bepalen of nierfalen een voorspeller is van mortaliteit wanneer de linker ventriculaire systolische functie behouden is en wanneer deze verminderd is. Bovendien werd geanalyseerd of de mate van nierfalen geassocieerd is met verschillende cardiovasculaire risicoprofielen.
PATIËNTEN EN METHODEN
Studiepopulatie, selectiecriteria en definities
Tussen 1 januari 2000 en 31 december 2002 werden 630 patiënten met CHF, zoals gedefinieerd volgens de gemodificeerde Framingham-criteria (belangrijkste criteria: paroxysmale nachtelijke dyspnoe, orthopnoe, pulmonaal gekraak, benauwdheid van de halsader, derde hartslag, radiologische tekenen van pulmonale congestie, en cardiomegalie; minder belangrijke criteria: inspanningsdyspnoe, perifeer oedeem, hepatomagalie, en pleurale effusie), werden opgenomen op de afdeling cardiologie van een tertiair ziekenhuis in Noordwest-Spanje. De diagnose werd gesteld wanneer aan ten minste 2 belangrijke criteria of 1 belangrijk plus 2 minder belangrijke criteria werd voldaan. Patiënten die opnieuw werden opgenomen, werden uitgesloten en alleen gegevens over de eerste opname van een patiënt tijdens de studieperiode werden in aanmerking genomen. Om te worden opgenomen, moesten de patiënten bij opname ook een bloedonderzoek hebben ondergaan om hun serumcreatinineconcentratie te bepalen (voordat andere diagnostische onderzoeken werden verricht of therapeutische beslissingen werden genomen). De uiteindelijke onderzoekspopulatie bestond uit 552 patiënten.
De glomerulaire filtratiesnelheid (GFR) werd gebruikt om de nierfunctie weer te geven. Deze werd geschat met behulp van de vergelijking voorgesteld in de Modification of Diet in Renal Disease studie (186 x serum Cr-1,154 x leeftijd-0,203 x1,210 x 0,742 ).21 Er werden drie groepen onderscheiden in termen van de verkregen GFR-waarden: >60, 30-60, en r=0,84; P
De prognostische invloed van GFR werd geanalyseerd voor alle patiënten als geheel, en voor de subgroepen met bewaarde en verminderde linkerventrikel systolische functie. De classificatie van patiënten binnen de laatstgenoemde subgroepen werd vastgesteld aan de hand van hun linker ventrikel ejectiefractie. Deze werd echocardiografisch bepaald bij 469 patiënten volgens de gemodificeerde Simpson-methode, waarbij 50% als afkapwaarde werd genomen. Patiënten die deze procedure niet ondergingen (15,03% van de totale studiepopulatie) werden niet a priori geselecteerd; dergelijke tests werden bij opname uitgevoerd als klinisch noodzakelijk geacht door de behandelend cardioloog.
Geanalyseerde variabelen
De volgende variabelen werden geregistreerd: demografische cardiovasculaire risicofactoren, CHF etiologie, klinische status, de resultaten van aanvullende tests (röntgenfoto van de borst, elektrocardiogram, bloedanalyse), en de voorgeschreven behandeling bij ontslag. De selectie van de patiënten voor het onderzoek en het verzamelen van de gegevens werden uitgevoerd door 2 cardiologen met ruime ervaring in de behandeling van hartinsufficiëntie. De klinische gegevens werden prospectief verzameld gedurende de gehele onderzoeksperiode. Voor de analyse van de overleving werd echter informatie verkregen uit de algemene dossiers van het ziekenhuis; ook werd een telefonisch interview afgenomen (april 2003).
Vertrouwbare gegevens over de uiteindelijke status van 26 patiënten waren niet beschikbaar. Deze kleine groep patiënten vertoonde geen significante verschillen met de overige patiënten in hun klinische kenmerken.
Statistische analyse
Categorische of dichotome variabelen werden uitgedrukt in percentages en vergeleken met behulp van de χ² of Fisher exact test. Continue variabelen werden uitgedrukt als gemiddelde ± standaardafwijking (SD); de Student t-test werd gebruikt voor het vergelijken van de verschillende groepen. Overlevingscurven werden gemaakt met behulp van de Kaplan-Meier methode. Deze werden uitgezet voor alle patiënten en voor de twee subgroepen (patiënten met behoud en patiënten met verminderde linkerventrikel systolische functie) om het verband te bepalen tussen de mate van nierfalen en de overleving, en om de overleving van patiënten te bepalen met betrekking tot de verschillende kwartielen van de GFR. De log rank test werd gebruikt om verschillen in overleving te vergelijken.
Multivariate analyse werd uitgevoerd met behulp van het Cox proportional hazard model (2-staps). In de eerste stap werden alle variabelen die significant waren in de univariate analyse ingevoerd (afzonderlijk geanalyseerd voor de gehele groep patiënten en de 2 subgroepen) en werd de conditionele forward methode gebruikt. In de tweede stap werden de variabelen ingevoerd die in de eerste stap significant bleken te zijn. De resulterende regressiecoëfficiënten werden gebruikt om het relatieve risico te schatten. De geldigheid van het proportionele risicomodel werd bevestigd door de log-log functies voor elk van de ingevoerde covariabelen te berekenen. Significantie werd gesteld op P
RESULTATEN
Klinische kenmerken van de totale studiepopulatie
De 552 patiënten van de huidige studie hadden een gemiddelde leeftijd van 71,5 jaar. Mannen maakten 58,7% van de populatie uit, 49% had ischemische hartziekte en 63% had hoge bloeddruk. De meerderheid (69%) viel op het moment van opname in NYHA-klasse III/IV, en 56% vertoonde een verminderde systolische functie. De gemiddelde GFR was 66,9±30,4 mL/min/m² (figuur 1). Ernstig nierfalen (GFR60 mL/min/1,73 m² (geen/mild nierfalen).
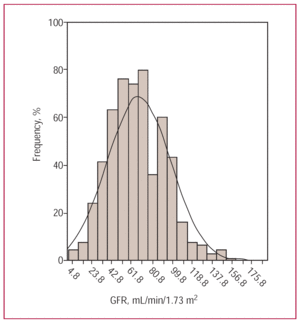
Figuur 1. Frequentiehistogram met verschillende glomerulaire filtratiesnelheden (GFR) in de onderzoekspopulatie.
Bij ontslag kreeg 63% van de patiënten angiotensine-converting enzyme (ACE)-remmers voorgeschreven, 42% bètablokkers, en 16% spironolacton. Tabel 1 toont alle geanalyseerde variabelen.

Onderscheidende klinische kenmerken van patiënten met verschillende graden van nierfalen
Onderscheidende klinische kenmerken van patiënten met verschillende graden van nierfalen
De patiënten met ernstig nierfalen (GFR
overleving
Invloed van nierfalen op de prognose van patiënten als geheel
gemiddelde follow-up-tijdup-tijd was 1.4±0,9 jaar, en was mogelijk voor 526 patiënten (95,3%). Drieëntwintig patiënten (53,5%) met ernstig nierfalen (GFR60 mL/min/1,73 m²). Twaalf patiënten (totaal) overleden tijdens de ziekenhuisopname; dit sterftecijfer was 5 keer hoger onder degenen met ernstig nierfalen dan onder degenen met geen/mild nierfalen (41,7% vergeleken met 50,0% in de matig ernstige groep) en 8,3% onder degenen met geen/mild nierfalen). Kaplan-Meier analyse toonde een aanzienlijk hogere mortaliteit onder de patiënten met ernstig nierfalen (gemiddelde overleving, 1,34 jaar; 95% betrouwbaarheidsinterval , 0,99-1,68 jaar) (figuur 2). Hoewel de prognose voor patiënten met matig nierfalen slechter was dan voor patiënten met geen/mild nierfalen (gemiddelde overleving, 2,45 jaar; 95% CI, 2,26-2,63 jaar, vergeleken met 2,76 jaar; 95% CI, 2,64-2,89 jaar), was het verschil veel minder uitgesproken dan tussen de patiënten met ernstig nierfalen en geen/mild nierfalen. Na één jaar follow-up nam de overleving progressief toe in de eerste 3 GFR-kwartielen (respectievelijk 72,2%, 82,4% en 90,8%). Er werd echter een lichte afname gezien voor het hoogste kwartiel (86,3%) (figuur 3).
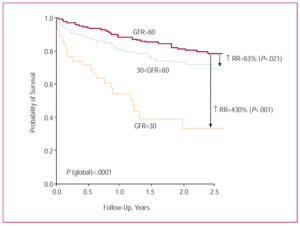
Figuur 2. Kaplan-Meier-overlevingscurven voor patiënten met ernstig, matig, en geen/mild nierfalen. GFR staat voor glomerulaire filtratiesnelheid; RR voor relatief risico.
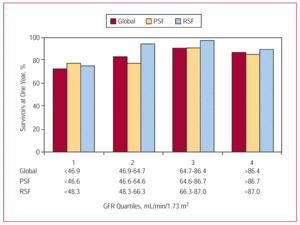
Figuur 3. Jaarlijkse overleving van alle patiënten, die met geconserveerde linkerventrikel systolische functie (PSF) en verminderde linkerventrikel systolische functie (RSF) met betrekking tot kwartielen van glomerulaire filtratiesnelheid.
Onafhankelijk van andere variabelen die in univariate analyse significant verband hielden met de overleving op lange termijn, werd de invloed van ernstig nierfalen bevestigd door het multivariate Cox-model; het maximale relatieve risico (RR) bedroeg 2,36 (95% CI, 1,26-4,42). Daarentegen was matig nierfalen niet significant geassocieerd met lange termijn overleving. Andere onafhankelijke variabelen die verband hielden met een hogere mortaliteit waren leeftijd en anemie. Behandeling met ACE-remmers was beschermend (tabel 2).

De rol van ACE-remmers bij de invloed van nierfalen op de prognose
Er werden verschillen gezien in de invloed van ernstig nierfalen op de overleving tussen patiënten die bij ontslag wel en geen ACE-remmers voorgeschreven kregen. Deze middelen verzwakten duidelijk het negatieve effect van deze aandoening op de prognose; het significante verband tussen nierinsufficiëntie en overleving verdween namelijk bij degenen die deze middelen kregen voorgeschreven (P=.309). In tegenstelling, was de negatieve invloed van ernstig nierfalen op de overleving zeer significant bij degenen die geen ACE-remmers kregen voorgeschreven (P

Invloed van nierfalen op de prognose van patiënten met een behouden en een gereduceerde systolische functie
Nierinsufficiëntie kwam in beide subgroepen van patiënten (patiënten met een behouden en met een gereduceerde systolische linkerventrikelfunctie) veel voor (figuur 4), ongeveer de helft van de leden van elke subgroep werd getroffen. Hoewel ernstig nierfalen een relatief klein deel van de patiënten trof (10% van de patiënten met behoud van systolische functie en 6% van die met verminderde functie), was het de variabele met de sterkste negatieve invloed op de overleving – vooral bij die met verminderde systolische functie (figuur 5). In de “behouden” subgroep was de overleving verminderd van 2,75 jaar (95% CI, 2,56-2,95 jaar) bij patiënten met geen/mild nierfalen tot 1,66 jaar (95% CI, 1,16-2,17 jaar) bij degenen met ernstig nierfalen. In de subgroep “verminderd” was de overleving verminderd van 2,83 jaar (95% CI, 2,66-3,00 jaar) in degenen met normale nierfunctie tot 1,17 jaar (95% CI, 0,66-1,67 jaar) in degenen met ernstig nierfalen. Met betrekking tot de GFR-kwartielen en de overleving waren de trends in de resultaten voor de gehele patiëntengroep en de 2 subgroepen (die met preserved en die met reduced left ventricular systolic function) vergelijkbaar: een verbetering over de eerste drie kwartielen en een lichte verslechtering wanneer de GFR-waarden >87 mL/min/1.73 m² (figuur 3).
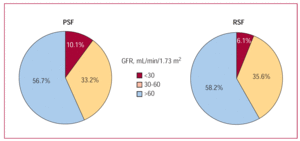
Figuur 4. Percentage patiënten met verschillende graden van nierfalen in de subgroepen behouden (PSF) en verminderde linkerventrikelfunctie (RSF).
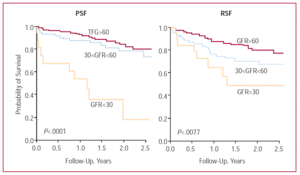
Figuur 5. Kaplan-Meier-overlevingscurven voor patiënten met congestief hartfalen met ernstig, matig en geen/mild nierfalen in de subgroepen behouden (PSF) en verminderde (RSF) linkerventrikel systolische functie. GFR staat voor glomerulaire filtratiesnelheid.
De invloed van ernstig nierfalen op de prognose was krachtig en onafhankelijk van andere variabelen significant geassocieerd met overleving in zowel de behouden als de gereduceerde systolische functie subgroepen (tabel 4).

DISCUSSIE
De resultaten laten zien dat nierfalen onafhankelijk geassocieerd is met mortaliteit onder patiënten die waren opgenomen in het ziekenhuis voor CHF. Deze associatie werd zowel gezien bij patiënten met een behouden als met een verminderde linkerventrikel systolische functie. Deze associatie was onafhankelijk van leeftijd, de aanwezigheid van diabetes mellitus, bloeddruk, of andere risicofactoren voor mortaliteit. Van alle factoren die onafhankelijk geassocieerd werden met mortaliteit, was nierfalen de belangrijkste, vooral bij patiënten die tot de subgroep met verminderde systolische functie behoorden. Patiënten met ernstiger nierfalen vertoonden een slechter cardiovasculair risicoprofiel; dit laat zien dat, bij patiënten met CHF, cardiovasculaire en nierziekten zich parallel ontwikkelen. Ezekowitz et al22 beschreven onlangs dat nierfalen veel voorkomt bij patiënten met CHF en ischemische hartziekte, en dat dit samengaan geassocieerd was met verder gevorderde coronaire atherosclerose. Ook bij onze patiënten werd een omgekeerd evenredig verband gezien tussen de GFR waarden en de prevalentie van ischemische hartziekten.
De huidige resultaten onderstrepen het belang van nierfalen als een krachtige risicofactor voor mortaliteit bij patiënten opgenomen vanwege CHF, ongeacht of hun linker ventriculaire systolische functie behouden is of niet. Ze laten ook zien dat patiënten met matig nierfalen ogenschijnlijk normale serum creatinine waarden kunnen hebben – iets wat vaak wordt gezien in de oudere populatie.
Er zijn verschillende artikelen die een verband hebben gerapporteerd tussen de verslechtering van de nierfunctie en de prognose van patiënten met verschillende soorten klinische hart- en vaatziekten.13-17,23-25 Een dergelijke verslechtering is geassocieerd met een groter risico op cardiovasculaire complicaties en overlijden bij patiënten met hoge bloeddruk, diabetes mellitus, ischemische hartziekten (vooral) en CHF.26-33 In de VALIANT-studie (patiënten met ventrikeldisfunctie en CHF na een myocardinfarct) bleek de verslechtering van de nierfunctie geassocieerd te zijn met een significante toename van mortaliteit en cardiovasculaire complicaties. Dit verhoogde risico was onafhankelijk van andere variabelen die van invloed zijn op de prognose van de patiënt.26 Een recente analyse van de resultaten van de SAVE-studie (patiënten met ventrikeldisfunctie na een myocardinfarct) liet een vergelijkbaar beeld zien, en gaf aan dat behandeling met captopril vooral belangrijk was bij patiënten die ook nierfalen hadden.27
Het verhoogde risico op overlijden bij poliklinische patiënten met matig nierfalen en CHF is bekend, vooral bij patiënten met een verminderde linkerventrikel systolische disfunctie.14-17 Er zijn verschillende mechanismen voorgesteld om dit te verklaren. Nierfalen zou een marker kunnen zijn van meer gevorderde CHF, is geassocieerd met een grotere prevalentie van andere cardiovasculaire risicofactoren, en zou het gebruik kunnen beperken van geneesmiddelen waarvan bekend is dat ze een positief effect hebben op de prognose (zoals ACE-remmers).34,35 In de huidige studie bleek nierfalen ook een onafhankelijke voorspeller van mortaliteit te zijn na correctie voor CHF-ernstmarkers en andere risicofactoren, zowel in de subgroepen met behouden als met verminderde systolische functie. Het kan zijn dat de relatie tussen nierfalen en CHF bidirectioneel is: het eerste versnelt de progressie van het tweede, en het tweede beïnvloedt het ontstaan van het eerste.36
Tot op zekere hoogte suggereren de huidige resultaten een dergelijk verband, aangezien patiënten met meer gevorderd nierfalen een slechter cardiovasculair risicoprofiel hadden. Verder onderzoek is echter nodig om de precieze aard van de relatie tussen nierfalen en CHF vast te stellen, met name om vast te stellen of stabilisatie van nierfalen geassocieerd is met een verbeterde overleving.
Zoals hierboven vermeld, werd de associatie tussen mortaliteit en nierfalen zowel in de behouden als in de verminderde systolische functie subgroepen van patiënten vastgesteld. Gezien de fysiopathologie van CHF met behouden linkerventrikel systolische functie, is het mogelijk dat de pathogenese van zowel CHF als nierfalen hetzelfde is, en dat zij een parallelle progressie van cardiovasculaire en renale ziekte weerspiegelen. Er worden momenteel verschillende klinische trials uitgevoerd om de meest geschikte behandeling voor CHF met behouden linkerventrikel systolische dysfunctie te bepalen. Gezien de hoge prevalentie van nierfalen bij deze vorm van hartinsufficiëntie, en het verband met mortaliteit, moet bij deze patiënten de effectiviteit van therapeutische strategieën met betrekking tot de mate van nierfalen worden onderzocht.
Gezien de belangrijke relatie tussen nierfalen en de prognose van patiënten met hartinsufficiëntie, achten wij het verstandig om de nierfunctie – in ieder geval de GFR – te beoordelen als onderdeel van klinische evaluatie en follow-up strategieën. De aanwezigheid van nierinsufficiëntie zou moeten verplichten tot het zoeken naar mogelijk behandelbare oorzaken, en vraagt om het gebruik van geneesmiddelen waarvan bekend is dat ze heilzaam zijn–ACE remmers en beta-blockers. De resultaten van recente studies wijzen op de prognostische voordelen van behandeling met deze middelen bij patiënten met CHF en nierfalen.14,15,22,27 In één studie14 werd waargenomen dat ACE-remmers de mortaliteit in een groep vrouwelijke patiënten aanzienlijk verminderden. Evenzo werd in een studie met 6427 patiënten22 geconstateerd dat ACE-remmers en bètablokkers de prognose van patiënten met hartinsufficiëntie en nierfalen significant verbeterden.
Het huidige werk identificeerde ook andere factoren die onafhankelijk van elkaar de prognose van patiënten beïnvloedden. Er werd een zeer sterke associatie gezien tussen de aanwezigheid van bloedarmoede en CHF; bloedarmoede lijkt een negatieve (en significante) invloed te hebben op de prognose van patiënten.37 Vanuit fysiopathologisch oogpunt zijn er verschillende mechanismen die de associatie tussen bloedarmoede en nierfalen bij patiënten met CHF zouden kunnen verklaren; in feite zou nierfalen een factor kunnen zijn in het ontstaan van bloedarmoede.34 De huidige resultaten toonden een significante correlatie aan tussen bloedarmoede en nierfunctie. Nader onderzoek is echter nodig om vast te stellen of stabilisatie van nierfalen bij patiënten met CHF een gunstig effect heeft op de aanwezigheid van anemie, om vast te stellen of correctie van anemie effect heeft op de overleving van deze patiënten, en om te beoordelen of deze correctie verdere verslechtering van de nierfunctie voorkomt.
CONCLUSIES
Nierfalen is een krachtige voorspeller van mortaliteit bij patiënten opgenomen voor CHF, ongeacht of de linker ventriculaire systolische functie behouden of verminderd is. Bij de huidige patiënten was nierfalen geassocieerd met een slechter cardiovasculair risicoprofiel, wat suggereert dat cardiovasculaire en nierziekten zich samen ontwikkelen in CHF. Behandeling met ACE-remmers kan het verhoogde risico op overlijden als gevolg van nierfalen verminderen.
Het wordt aanbevolen om de beoordeling van de nierfunctie op te nemen in het klinisch onderzoek van patiënten met CHF. Verder experimenteel en klinisch onderzoek is nodig om de mechanismen op te helderen die de associatie tussen CHF en nierfalen verklaren, en om de beste therapeutische strategieën te bepalen, zowel bij patiënten met een verminderde, maar vooral met een behouden linkerventrikel systolische functie.
Zie het redactioneel op pagina 87-90