EL CASO
Una mujer china de 32 años buscó atención en nuestra clínica de medicina de familia porque tenía dolor de cabeza, dolor de cuello y una tos intermitente que había producido esputo blanco durante 7 días. Describió la cefalea como intensa y de tipo presión, y dijo que había empeorado progresivamente durante las 3 semanas anteriores, coincidiendo con su primer viaje fuera de China a los Estados Unidos. La paciente indicó que también tenía vómitos ocasionales, mareos, fiebre baja, escalofríos, sudores nocturnos y una fatiga creciente.
Antes de esta visita, la paciente había acudido al servicio de urgencias (SU) dos veces en una semana, pero le dijeron que tenía una migraña y un síndrome vírico y la enviaron a casa. También se le dijo que pidiera una cita de seguimiento en nuestra clínica ambulatoria de medicina familiar.
Además de los síntomas que la trajeron a nuestra clínica, el único otro elemento notable de la historia de la paciente fue una resección de «masa en el cuello» en China 8 años antes. (El diagnóstico de la masa en el cuello era desconocido.)
Preocupados por los signos y síntomas que presentaba, enviamos a la paciente a urgencias, donde fue ingresada para una evaluación y tratamiento adicionales de una posible meningitis. En el servicio de urgencias, tenía una temperatura de 101,5° F; sus otros signos vitales eran normales. El examen físico reveló una leve rigidez en el cuello.
EL DIAGNÓSTICO
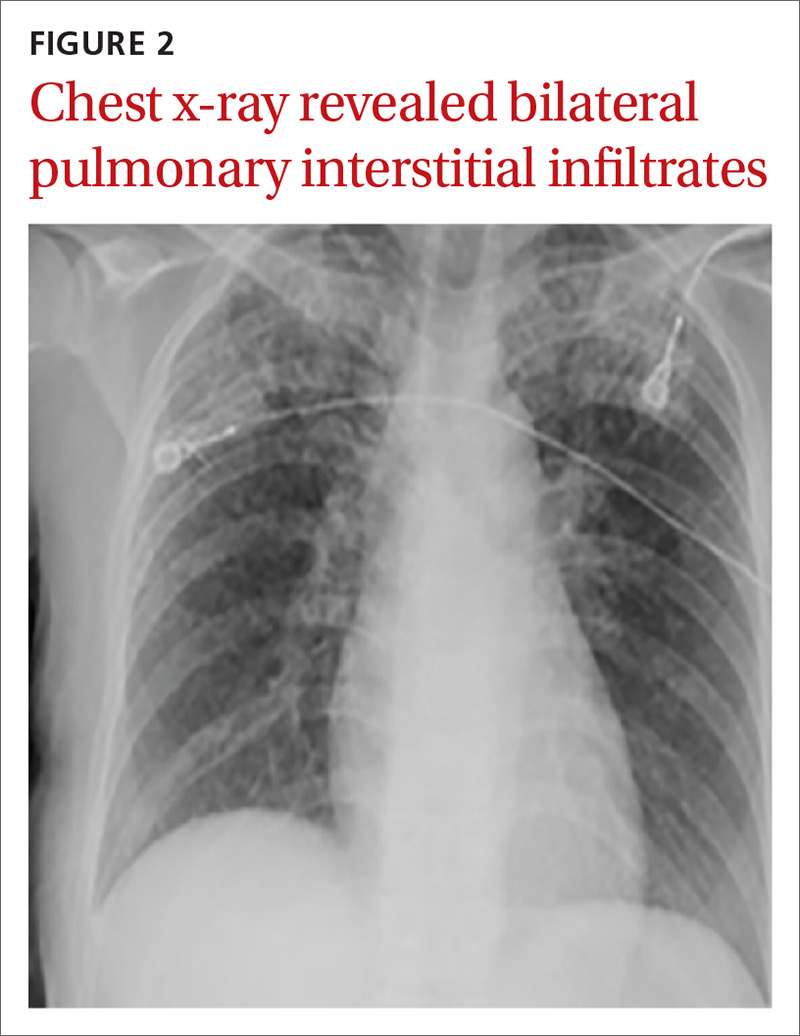
Una tomografía computarizada (TC) de tórax demostró extensos infiltrados nodulares confluentes en los ápices pulmonares bilateralmente con el nódulo confluente más grande midiendo 6 cm (FIGURA 1). Una radiografía de tórax demostró extensos infiltrados intersticiales pulmonares bilaterales que eran más pronunciados en los campos pulmonares superiores (FIGURA 2).

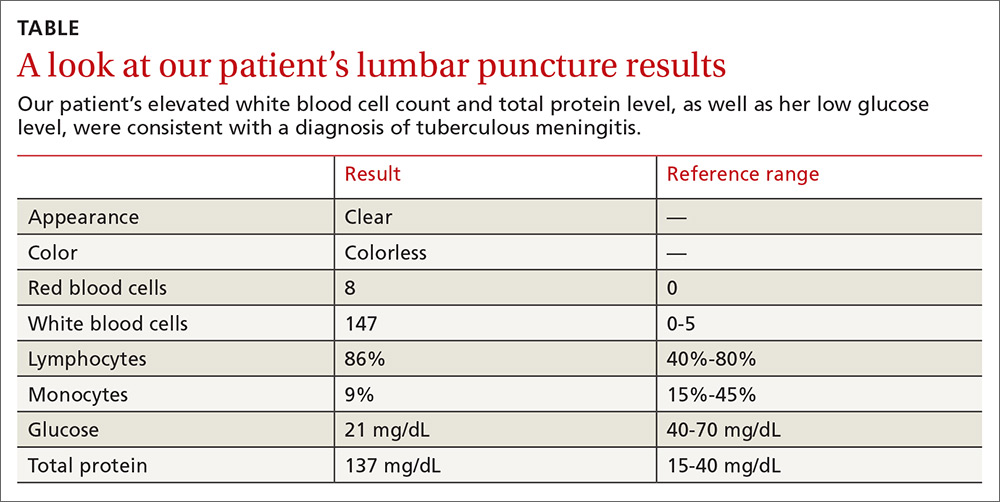
Los resultados de la punción lumbar revelaron pleocitosis linfocítica con niveles elevados de proteínas y bajos de glucosa (TABLA). En base a estos resultados, el equipo de medicina de familia sospechó que nuestra paciente tenía una meningitis tuberculosa (TBM).
El equipo consultó con Enfermedades Infecciosas para el manejo de la TBM, y colocaron a nuestra paciente en una sala de presión negativa en aislamiento aéreo. Además, se le empezó a administrar rifampicina 450 mg/d, pirazinamida 1000 mg/d, etambutol 800 mg/d e isoniazida (INH) 800 mg/d, así como piridoxina y dexametasona intravenosa.
Se obtuvieron muestras de esputo en 3 días consecutivos para frotis y cultivos de bacilos ácido-resistentes (BFA). Aunque los frotis fueron negativos para Mycobacterium tuberculosis, la amplificación del ácido nucleico mediante la reacción en cadena de la polimerasa (PCR) detectó M tuberculosis en el esputo. Y en los cultivos creció M tuberculosis complex, que era pan-susceptible a los 4 medicamentos antituberculosos (TB) de primera línea.
DISCUSIÓN
La TBM representa aproximadamente el 1% de todos los casos de TB y el 5% de las enfermedades extrapulmonares en individuos inmunocompetentes.1 En 2015, hubo aproximadamente 10,4 millones de casos de TB en todo el mundo, y 6 países representaron el 60% del total mundial: India, Indonesia, China, Nigeria, Pakistán y Sudáfrica.2 La TBM es típicamente una enfermedad subaguda con síntomas que pueden persistir durante semanas antes del diagnóstico.3 Un diagnóstico temprano es fundamental, ya que la tasa de mortalidad sigue siendo relativamente alta (hasta casi el 70% en los países subdesarrollados y desarrollados) a pesar de los regímenes de tratamiento eficaces.3 (Para ver las recomendaciones actualizadas sobre el cribado de la TB, consulte la Alerta Práctica de este mes.)
La mayoría de los centros de salud utilizan frotis de AFB para determinar cuándo los pacientes con sospecha de TB deben ser aislados. Sin embargo, los frotis de AFB son positivos sólo en el 60% de los casos de TB.4 Un estudio indicó que la amplificación del ácido nucleico por PCR puede mejorar la sensibilidad del 60% al 87% y la especificidad del 98% al 100%.5
La presentación de la TBM varía según la fase de la enfermedad:
- La fase prodrómica suele durar de 2 a 3 semanas. Se caracteriza por un inicio insidioso de malestar, cefalea, fiebre baja, irritabilidad y cambios de personalidad.
- La fase de meningitis se caracteriza por rasgos neurológicos pronunciados como meningismo, cefalea prolongada, confusión, mielopatía y déficits sensoriales, así como vómitos, letargo y retención urinaria.
- Durante la fase paralítica, los pacientes experimentan una profunda confusión, seguida de estupor, coma, convulsiones, paraplejia progresiva y, a menudo, hemiparesia.1,3,6