Una donna di 84 anni ha avuto cinque episodi di polmonite in 4 mesi. Nonostante le ampie comorbidità e l’età avanzata, il suo stato di salute era buono e la recidiva sembrava ingiustificata. Un’esauriente indagine di base ha rivelato 14 episodi di polmoniti dal lato destro durante i 3 anni precedenti e un’indagine inconcludente con TC del torace e broncofibroscopia, nonostante alcune alterazioni fibrotiche e atelettasiche nel lobo medio destro. Una nuova radiografia del lato destro ha mostrato una densità a forma di cuneo che si estendeva anteriormente e inferiormente dall’ilo, e la TC del torace ha rivelato anomalie aggravate del lobo medio con ispessimento della parete bronchiale e atelettasia del segmento, senza alcuna ostruzione visibile delle vie aeree. Dopo che un ampio work-up aveva escluso altre cause di polmonite ricorrente e immunodeficienza, una sindrome non ostruttiva del lobo medio (MLS) è stata ritenuta responsabile dei ripetuti episodi di polmonite. La MLS è caratterizzata da ipoventilazione cronica e atelettasia del lobo medio, che facilita l’accumulo di secrezioni, l’infiammazione cronica e le infezioni ripetute. Dopo l’inizio del trattamento con broncodilatatori e immunostimolanti, il paziente non ha avuto recidive per diversi mesi.
- La polmonite ricorrente è comune e ha diverse cause possibili. L’indagine dovrebbe essere diretta dal fatto che la localizzazione degli episodi varia o meno, suggerendo una condizione sistemica o un’anomalia locale, rispettivamente.
- La sindrome del lobo medio (MLS) è caratterizzata da ipoventilazione cronica del lobo medio destro con conseguente atelettasia e accumulo di secrezioni, a volte causando polmonite ricorrente, e dovrebbe quindi essere considerata nella diagnosi differenziale.
- LaMLS non è insolita nei bambini con asma, ma è piuttosto rara negli anziani, nonostante i cambiamenti legati all’età nelle caratteristiche delle vie aeree con riduzione del rinculo elastico e della clearance mucociliare.
PAROLE CHIAVE
Polmonite ricorrente, sindrome del lobo medio, atelettasia del lobo medio
INTRODUZIONE
La sindrome del lobo medio (MLS) è caratterizzata da ipoventilazione cronica del lobo medio destro (RML) o lobo lingula, con conseguente atelettasia, accumulo di secrezioni, infiammazione cronica, sintomi respiratori e infezioni ricorrenti. L’anatomia dei bronchi lobari favorisce l’ipoventilazione transitoria dovuta all’infiammazione o all’ostruzione. È relativamente frequente nei bambini con asma, ma poco comune negli adulti più anziani. Presentiamo un caso di polmonite ricorrente e descriviamo il percorso diagnostico che porta alla diagnosi di MLS non ostruttiva.
CASO CLINICO
Una donna caucasica di 84 anni è stata ricoverata nel reparto di medicina interna per una polmonite. Si è ripresa bene ma ha avuto una batteriemia apparente la notte prima della sua dimissione programmata, che ha richiesto nuovi esami del sangue, analisi delle urine e una radiografia del torace. Tutti i risultati erano normali e la paziente fu dimessa. Tuttavia, è tornata 5 giorni dopo in insufficienza respiratoria con un edema polmonare acuto e un’estesa polmonite sul lato destro. Questo era il quinto episodio negli ultimi 4 mesi.
La paziente aveva notevoli comorbidità, tra cui l’insufficienza cardiaca dovuta a cardiomiopatia ischemica, ipertensione arteriosa, diabete mellito di tipo 2 e malattia renale cronica. Ciononostante, il suo stato clinico era buono, quindi questo ha sollevato alcune bandiere rosse e un’indagine approfondita è stata condotta e ha mostrato 14 episodi di polmonite nei 3 anni precedenti. La paziente era già stata sottoposta a una TAC del torace e a una broncofibroscopia 18 mesi prima. La prima mostrava un’atelettasia del segmento laterale della RML con irregolarità dei bronchi corrispondenti senza alcuna formazione occludente, mentre la seconda non forniva alcuna informazione rilevante in quanto biopsie, lavaggi bronchiali, aspirato e microbiologia erano tutti normali/negativi. Il collasso polmonare è stato considerato passivo e la paziente è stata indirizzata alla kinesiterapia respiratoria a breve termine. Tuttavia, ha continuato a peggiorare, con intervalli progressivamente più brevi tra gli episodi. Una radiografia toracica sul lato destro ha mostrato una densità cuneiforme che si estendeva anteriormente e inferiormente dall’ilo, mentre la TC del torace ha mostrato un ispessimento esposto dei bronchi RML con bronchiectasie discrete e una considerevole atelettasia del lobo. Un ecocardiogramma non ha mostrato segni di endocardite. Cause note di polmonite cronica sono state escluse da emocolture seriali per micobatteri e funghi, e sierologia per Coxiella burnetii, Mycoplasma pneumoniae, Legionella pneumophila, Chlamydophila pneumoniae e Mycobacterium spp. Infezione da HIV, malattie autoimmuni, complemento e carenze di immunoglobuline sono stati anche esclusi.
Alla luce della polmonite ricorrente, il primo passo era quello di determinare se le infezioni ripetute erano dovute a immunodeficienza, infezione cronica o anomalia morfologica. La localizzazione ricorrente suggeriva quest’ultima, così come gli esami che mostravano un’atelettasia persistente della RML, coerente con la MLS, e l’esclusione di comuni infezioni croniche e immunodeficienze. La seconda fase consisteva nel determinare il tipo di MLS e cercare una causa curabile. Le indagini non hanno suggerito un’ostruzione in accordo con la precedente broncofibroscopia. Una nuova broncofibroscopia è stata ritenuta non necessaria, dato il breve tempo trascorso e i risultati precedenti non degni di nota.
La MLS non ostruttiva è stata diagnosticata e sono stati iniziati broncodilatatori, mucolitici e immunostimolanti, con buona tollerabilità. La paziente non ha avuto episodi infettivi per 6 mesi, fino alla sua morte per cause non correlate. Nonostante la sua breve sopravvivenza, il trattamento ha notevolmente migliorato la sua qualità di vita.
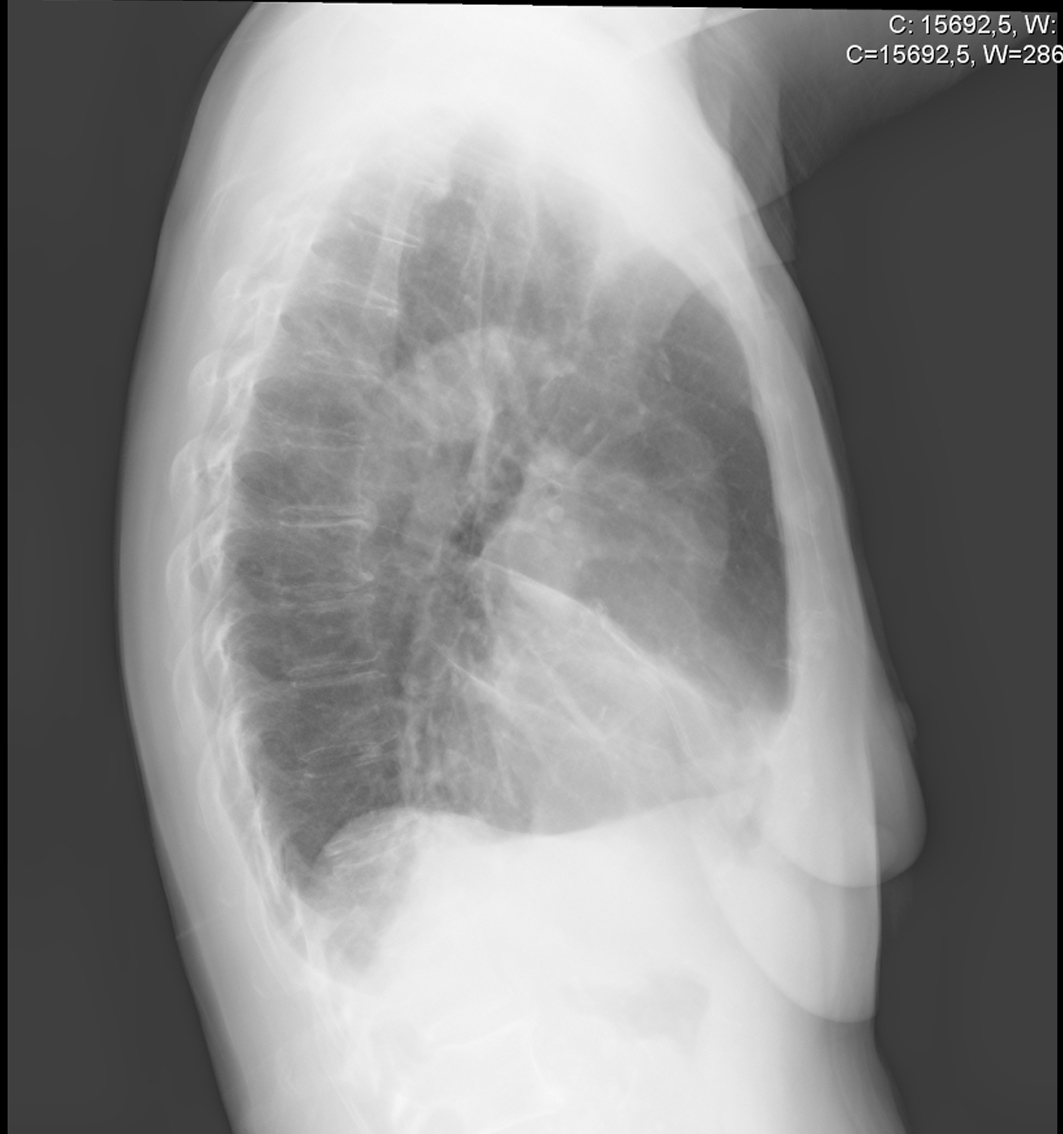
Figura 1 (clicca per ingrandire)
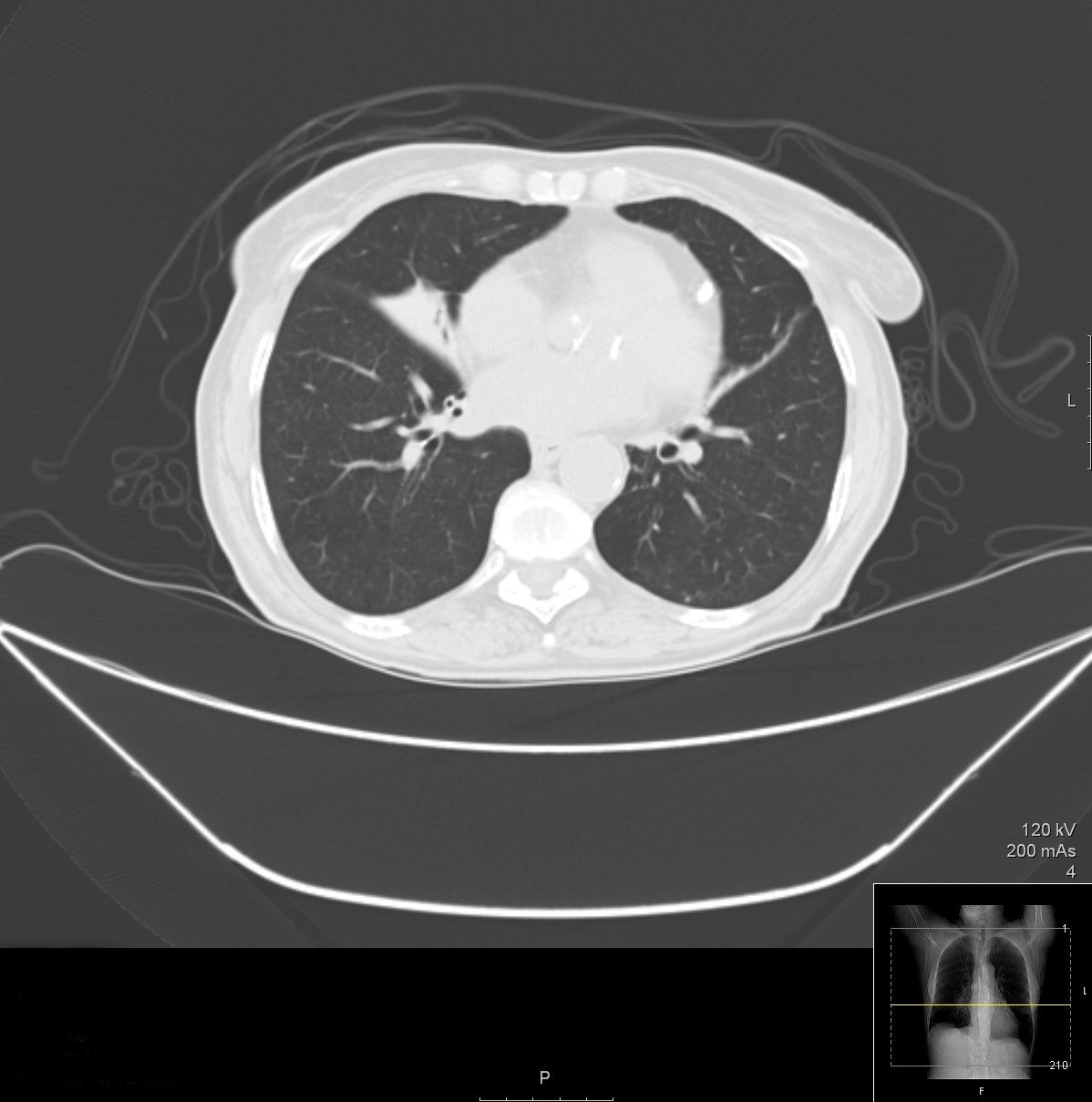
Figura 2 (clicca per ingrandire)
Figura 1. Radiografia del torace destro che mostra la tipica densità a forma di cuneo che si estende anteriormente e inferiormente dall’ilo
Figura 2. TC del torace che mostra atelettasia del lobo medio e bronchiectasie
DISCUSSIONE
L’indagine della polmonite ricorrente è complessa e spesso problematica. Il punto di partenza dovrebbe essere quello di determinare se le sedi dei diversi episodi di polmonite sono diverse. Se le sedi sono le stesse, è probabile che ci sia un’anomalia morfologica localizzata o un’infezione cronica locale non risolta, rendendo l’imaging come la TAC del torace e la broncofibroscopia una priorità, in quanto possono chiarire la pervietà delle vie aeree e rivelare un’ostruzione. La broncofibroscopia permette la valutazione di piccole lesioni invisibili alla TAC. Le biopsie dovrebbero essere prese da masse anormali e i campioni raccolti per l’identificazione del patogeno. Le infezioni croniche localizzate dovute a Mycobacterium, Coxiella, Mycoplasma, Actinobacteria e funghi come Aspergillus e Histoplasma, dovrebbero sempre essere escluse. D’altra parte, diverse localizzazioni suggeriscono una condizione sistemica che indebolisce il paziente, per esempio l’immunodeficienza o un disturbo della ventilazione globale come l’asma. Si deve prendere in considerazione la presenza di farmaci immunosoppressori cronici. Devono essere escluse carenze di HIV, complemento e immunoglobuline e deve essere preso in considerazione l’effetto di diabete, neoplasie o malattie autoimmuni.
Nel nostro caso, poiché la localizzazione era sempre il lobo medio, si sospettava un’anomalia morfologica. La TAC del torace e la broncofibroscopia hanno confermato l’ipoventilazione cronica e l’atelettasia del lobo medio e alcune bronchiectasie discrete ma non hanno rivelato ostruzioni. Poiché tutte le cause di infezione polmonare cronica e di immunodeficienza sono state escluse, è stata fatta una diagnosi di MLS non ostruttiva. Un’intricata interazione tra l’immunosoppressione del diabete, la bronchiectasia e le note alterazioni dell’anatomia della MLS con i cambiamenti delle vie aeree indotti dall’età, come la diminuzione della compliance polmonare e toracica, la diminuzione della forza dei muscoli respiratori e l’alterazione della clearance mucociliare, è stata considerata la causa della recidiva della polmonite alla fine della vita del nostro paziente.
MLS è stato descritto per la prima volta nel 1948 da Graham et al. come un collasso cronico o ricorrente del lobo medio a causa di ipoventilazione derivante da ostruzione meccanica o infiammazione transitoria della mucosa. La ventilazione collaterale limitata e l’anatomia specifica del bronco, che è stretto, lungo e ha un angolo di decollo acuto, sono fisiopatologicamente determinanti. Esistono due tipi di MLS, ostruttiva e non ostruttiva, con la prima suddivisa in intrinseca o estrinseca, secondo la natura dell’ostruzione. I tumori e l’allargamento dei linfonodi peribronchiali sono le cause principali della MLS ostruttiva, mentre l’infiammazione transitoria e l’iperreattività bronchiale causano la MLS non ostruttiva.
Le caratteristiche cliniche più frequenti sono tosse ricorrente, dispnea, affanno, brividi, febbre, emottisi e polmonite. Una tipica densità cuneiforme che si estende antero-inferiore all’ilo nella radiografia toracica laterale suggerisce la diagnosi. La TAC del torace e la broncofibroscopia confermano l’atelettasia del lobo medio e servono a determinare se c’è un’ostruzione, chiarendo il tipo di MLS e l’eziologia corrispondente.
Il trattamento è legato al tipo di MLS. Se ostruttiva, è necessario un intervento chirurgico per rimuovere la causa o l’intero lobo. Nella MLS non ostruttiva, si preferisce un approccio medico, con agenti broncodilatatori e mucolitici, kinesiterapia respiratoria e immunostimolanti.
La MLS è una condizione insolita senza una frequenza definita nella popolazione anziana. La sua fisiopatologia e gli effetti dell’invecchiamento sul sistema respiratorio suggeriscono che è significativamente sottodiagnosticata in questa popolazione.