Oryginalni redaktorzy – Alex Kent z projektu Pathophysiology of Complex Patient Problems Uniwersytetu Bellarmine.
Najlepsi współpracownicy – Alex Kent, Gayatri Jadav Upadhyay, Elaine Lonnemann, Kim Jackson i Wendy Walker
Definicja/Opis
Akromegalia jest rzadką chorobą ogólnoustrojową, która dotyczy całego ciała. Charakteryzuje się hipersekrecją hormonu wzrostu (GH), którego organizm nie jest w stanie regulować. GH ułatwia wzrost mięśni, narządów wewnętrznych i kości, jak również stymuluje wydzielanie swojego hormonu docelowego insulinopodobnego czynnika wzrostu 1 (IGF-1). Ekstremalnie wysoki poziom GH i IGF-1, który charakteryzuje akromegalię, powoduje powiększenie tkanek i zmiany metaboliczne, które skutkują widocznymi zniekształceniami, a także wzrostem śmiertelności. Choroba często rozpoczyna się między 30 a 50 rokiem życia, ma podstępny początek i powolny postęp, często opóźniając diagnozę do późniejszych etapów choroby.

Powszechność
- Powszechność akromegalii wynosi około 40-70 przypadków na milion osób.
- Nowe badania sugerują jednak, że częstość występowania może wynosić nawet 77 przypadków na milion osób.
- Roczna zapadalność na akromegalię wynosi w przybliżeniu 3-4 nowe przypadki na milion osób.
Charakterystyka/Prezentacja kliniczna
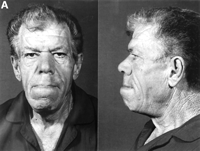
Akromegalia wpływa na wiele układów organizmu, a różne oznaki i objawy rozwijają się przez okres kilku lat. Obejmują one zakres od subtelnych zmian do znacznych zniekształceń. Wspólne cechy to::
- Powiększenie dłoni i stóp
- Hyperhydroza- zwiększona potliwość
- Zwiększona grubość skóry
- Ciemnienie i zagęszczanie włosów
- Przednie uwypuklenie czaszki-. nieprawidłowo ciężkie czoło i wydatne czoło
- poszerzenie szczęki z towarzyszącym oddzieleniem zębów
- Wadliwy zgryz i nadgryz
- Powiększenie tkanek miękkich
- Powiększenie i pogrubienie układu kostnego powodujące, że wiele obszarów wydaje się być opuchniętych
- Powiększenie tkanek miękkich
- Powiększenie tkanek miękkich
- Powiększenie tkanek miękkich
- Powiększenie i pogrubienie układu kostnego powodujące, że wiele obszarów wydaje się być opuchniętych
- Głęboki i ochrypły głos z powodu pogrubienia chrząstki w krtani
- Dysfunkcja układu oddechowego
- Przyrost masy ciała
- Ból stawów
- Ból stawów bóle stawów
- Bezdech senny
- Trądzik
- Problemy z widzeniem
 |
 |
Associated Co-morbidities
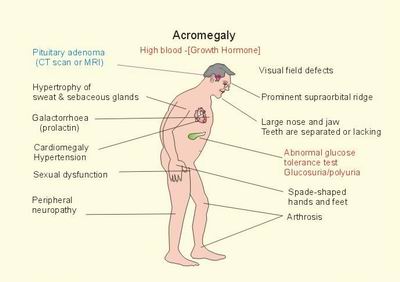
IGF-1, cząsteczka docelowa GH, umożliwia wiele z działań GH promujących wzrost; GH sam jest również regulatorem metabolizmu minerałów, lipidów i węglowodanów. Dlatego podwyższony poziom GH i IGF-1, które są charakterystyczne dla akromegalii nadmiernego wzrostu tkanek miękkich, obrzęk narządów wewnętrznych i mięśniowo-szkieletowych, neurologiczne i metaboliczne comorbidities.
Sercowo-naczyniowe:
- Nadciśnienie tętnicze
- Arytmia
- Walwulopatia
- Kardiomiopatia
- Przerost (przegrody dwudzielnej lub asymetrycznej)
- Kongestywna niewydolność serca
Płucne:
- Obturacyjny bezdech senny
- Makroglosja
- Drożność górnych dróg oddechowych
- Dysfunkcja układu oddechowego
- Drożność górnych dróg oddechowych
Metaboliczne:
- Insulinooporność
- Zaburzony metabolizm glukozy
- Cukrzyca
Visceral:
- Powiększenie narządów
- Polipy jelita grubego
- Zatrzymanie płynów
- Niewydolność nerek
Mięśniowo-szkieletowe:
- Artropatia/zapalenie kości i stawów
- Zespół cieśni nadgarstka
- Osteopenia
Leki
- Analogi somatostatyny – somatostatyna hamuje komórki endokrynne, w tym komórki wydzielające GH w przysadce mózgowej. Analogi somatostatyny (SSA) naśladują hamujące działanie GH działanie własnej somatostatyny w organizmie. SSA są jednymi z najczęściej przepisywanych leków na akromegalię. Obecnie w USA zatwierdzone są trzy SSA: krótko działający oktreotryd, oktreotryd LAR i Somatuline Depot. Najczęstsze działania niepożądane to nietolerancja glukozy oraz kamica pęcherzyka żółciowego i osadu.
- Agoniści dopaminy – prowadzą do supresji GH u części pacjentów z akromegalią. Co ciekawe, lek ten stymuluje uwalnianie GH u zdrowych pacjentów. Zalety tego leku to stosunkowo niski koszt, podawanie doustne i brak niedoczynności przysadki związanej z lekiem. Jednak lek jest skuteczny w obniżaniu GH i IGF-1 do bezpiecznego poziomu tylko u około 10% pacjentów i potencjalnie powoduje uszkodzenie zastawek serca.
- Agoniści receptora hormonu wzrostu – blokują sygnał GH do produkcji IGF-1. Są bardziej skuteczne u pacjentów z wyższym poziomem IGF-1 i wykazały korzystniejszy wpływ na kontrolę glikemii. Działania niepożądane często związane z agonistami receptora hormonu wzrostu to upośledzona czynność wątroby i reakcje w miejscu wstrzyknięcia.
Testy diagnostyczne/testy laboratoryjne/wartości laboratoryjne

Oralny test tolerancji glukozy (OGTT) – glukoza ma neuroendokrynny sygnał supresyjny, który obniża GH. W tym teście podaje się 75 g glukozy z pomiarem GH w różnych punktach przez okres 120 minut. Brak supresji wydzielania GH do poziomu poniżej 1 mikrograma na litr jest obecnie standardem w diagnostyce akromegalii.
Rezonans magnetyczny (MRI) – preferowana metoda obrazowania w diagnostyce akromegalii. Rezonans magnetyczny przysadki mózgowej jest wykonywany w celu wykrycia nieprawidłowego wzrostu. Może on pomóc w określeniu wielkości guza, jak również ucisku otaczających go struktur.
Badania krwi – krew może być użyta do pomiaru poziomu IGF-1 w surowicy, oprócz GH. Wysoki poziom IGF-1 został użyty jako marker dla akromegalii; IGF-1 jest skorelowany z poziomem GH, jak również z klinicznymi objawami akromegalii. Poziom IGF-1 ma również tendencję do utrzymywania się na stałym poziomie w ciągu dnia, co czyni badanie IGF-1 dość wiarygodnym narzędziem diagnostycznym. Ogólnie rzecz biorąc, diagnozę akromegalii można wykluczyć, jeśli poziom IGF-1 mieści się w normie.
Radiogramy – zdjęcie rentgenowskie czaszki może wykazać pogrubienie kości, jak również powiększenie zatok nosowych. Pogrubienie paliczków nadgarstka może być widoczne na zdjęciach rentgenowskich rąk.
Tomografia komputerowa (CT)- ta metoda obrazowania może być używana do identyfikacji nieprawidłowych rozrostów w przysadce mózgowej.
Wartości laboratoryjne
Hormon wzrostu (GH)- u osób bez akromegalii wartości GH wynoszą zazwyczaj 0,1-0,2 mikrograma/litr. Zdarzają się jednak 6-10 wybuchy wydzielania GH, w których poziom hormonu wynosi 5-30 mikrogramów/litr. Może to pokrywać się z wartościami obserwowanymi u pacjentów z akromegalią. Stężenia hormonu wzrostu poniżej 2,5 ng/ml wiążą się ze śmiertelnością podobną jak w normalnej populacji. Dlatego normalizacja poziomu GH jest obecnie definiowana jako poniżej 2,5 ng/ml.


Etiologia/Przyczyny

- Większość (99%) przypadków akromegalii jest spowodowana proliferacją komórek somatotropowych w przysadce, co prowadzi do powstania gruczolaka przysadki. Komórki somatotropowe stanowią ponad połowę komórek wydzielających hormony w przysadce.
- Guz przysadki powoduje wzrost krążącego poziomu GH. GH pośredniczy w reakcjach anabolicznych, wiążąc się z receptorami hormonu wzrostu, tworząc miejsca dokowania dla białek sygnalizujących komórki i inicjując syntezę genów docelowych, takich jak IGF-1. To z kolei zwiększa produkcję insulinopodobnego czynnika wzrostu 1 (IGF-1). IGF-1 powoduje zmiany metaboliczne i wzrost somatyczny, stymulując proliferację chrząstki, mięśni szkieletowych i kości, które ostatecznie prowadzą do powiększenia tkanek.
- Powiększenie tkanek i nieprawidłowości metaboliczne powodują dwu- do trzykrotny wzrost śmiertelności obserwowany w akromegalii.
Zaangażowanie układu
Zaangażowanie układu sercowo-naczyniowego
- Kordiomiopatia akromegaliczna – wspólne cechy to przerost obu komór, pogrubienie ścian serca, dysfunkcja rozkurczowa, ograniczona funkcja skurczowa i niewydolność serca z objawami kardiomiopatii rozstrzeniowej.
- Dysfunkcja zastawki mitralnej i aortalnej.
- Arytmia – związana z kombinacją czynników, w tym zwiększoną grubością ściany lewej komory, jak również późnymi potencjałami czynnościowymi w sercu.
- Nadciśnienie tętnicze – spowodowane częściowo zwiększoną objętością osocza.
- Miażdżyca i dysfunkcja śródbłonka
Zaangażowanie metaboliczne
- Zaburzona tolerancja glukozy i cukrzyca – hormon wzrostu przeciwdziała wpływowi insuliny na metabolizm glukozy. GH reguluje również odpowiedź tkanek na insulinę, w związku z czym nadmiar GH może być czynnikiem sprawczym insulinooporności. Badania wykazały, że poziom triglicerydów w surowicy jest wyższy u pacjentów z akromegalią.
Zaangażowanie płuc
- Śmiertelność związana z zaburzeniami oddychania zwiększona u pacjentów z akromegalią.
- Zwiększona częstość występowania bezdechu sennego.
- Barrel chest developed due to changes in morphology of vertebra and ribs. Żebra ulegają wydłużeniu, a trzony kręgów stają się powiększone i wydłużone, co upośledza wdech.
Postępowanie medyczne
Celem obecnego postępowania medycznego jest zmniejszenie skutków guza przysadki poprzez resekcję chirurgiczną, regulacja hipersekrecji GH i IGF-1 za pomocą leków, próba poprawy licznych chorób współistniejących związanych z chorobą, zmniejszenie ryzyka śmiertelności i utrzymanie prawidłowej funkcji przysadki.
Chirurgia

- Chirurgia przysadki jest często pierwszym wyborem w leczeniu akromegalii, ponieważ może zmniejszyć hipersekrecję GH i IGF-1 oraz ograniczyć wpływ guza na otaczające struktury mózgu.
- Celem <span /> chirurgicznego usunięcia guza jest wycięcie jak największej części guza przy jednoczesnym zachowaniu normalnej funkcji przysadki.
- Resekcja gruczolaków przysadki jest trudna ze względu na lokalizację przysadki i jej bliskość do ważnych struktur naczyniowych i nerwowych. W związku z tym operacja jest najbardziej skuteczna w przypadku doświadczonego chirurga; liczne badania wykazały, że wynik leczenia chirurgicznego akromegalii jest skorelowany z poziomem doświadczenia chirurga.
Leczenie farmakologiczne
- Analogi somatostatyny
- Agoniści dopaminy
- Agoniści receptora hormonu wzrostu
- Szczególne działania tych leków są opisane w części Leki.
Radioterapia
- Wiąże się z zastosowaniem napromieniowania nadnapięciowego.
- Mniej traumatyczna niż tradycyjna chirurgia.
- Terapia radiacyjna jest dostarczana w tygodniowych dawkach rozłożonych na okres sześciu tygodni.
- Około 50% pacjentów z akromegalią uzyskuje remisję biochemiczną po radioterapii.
- Terapia promieniowaniem może trwać lata, aby mieć swój pełny efekt.
Zarządzanie terapią fizyczną
Akromegalia jest chorobą, która wpływa na kilka układów w organizmie. Terapeuci mogą być wezwani do zapewnienia programu zajmującego się mięśniowo-szkieletowymi i neurologicznymi objawami choroby.
Preferowane wzorce postępowania:
- 4D: Upośledzenie ruchomości stawów, funkcji motorycznych, sprawności mięśni i zakresu ruchu związane z dysfunkcją tkanki łącznej.
- 4E: Zaburzenia ruchomości stawów, funkcji motorycznych, sprawności mięśni i zakresu ruchu związane z miejscowym zapaleniem.
- 4F: Upośledzenie ruchomości stawów, funkcji motorycznych, sprawności mięśni, zakresu ruchu i integralności odruchów związanych z zaburzeniami kręgosłupa.
- 5F: Upośledzenie integralności nerwów obwodowych i sprawności mięśni związanej z uszkodzeniem nerwów obwodowych.
Badania przesiewowe
- Osoby z akromegalią powinny być badane pod kątem zmian w ruchomości stawów, zmniejszonej tolerancji wysiłku fizycznego i osłabienia.
- Jeśli klient z akromegalią zgłasza się na fizykoterapię z nietypowym osłabieniem mięśni, powinien zostać skierowany do lekarza w celu wykonania kompletnych badań w kierunku neuropatii i miopatii zapalnych. Pomoże to zidentyfikować podstawowe przyczyny, które mogą być leczone.
Interwencja ortopedyczna
- Zapalenie kilku stawów jest często obecne u pacjentów z akromegalią. Ponadto u około 50% pacjentów z akromegalią obserwuje się zespół cieśni nadgarstka, a ból w odcinku piersiowym i lędźwiowym występuje z podobną częstością u pacjentów z akromegalią.
- Badania rentgenowskie wykazały duże osteofity w więzadle podłużnym przednim i zwiększoną przestrzeń międzykręgową.
- Program fizykoterapii powinien promować siłę mięśni, mobilność stawów i niezależność w czynnościach funkcjonalnych. W zależności od stopnia zaawansowania choroby można rozważyć zastosowanie sprzętu adaptacyjnego do pomocy w wykonywaniu codziennych czynności życiowych.
Postoperacyjna interwencja
- Ćwiczenia i poruszanie się są zalecane w ciągu pierwszych 24 godzin po usunięciu guza przysadki.
- Wskazane są ćwiczenia oddechowe. Jednak kaszel, kichanie i wydmuchiwanie nosa są przeciwwskazane.
- Monitoruj uważnie parametry życiowe. Wszelkie zmiany w widzeniu, spadek tętna lub wzrost ciśnienia krwi mogą wskazywać na wzrost ciśnienia wewnątrzczaszkowego i powinny być natychmiast zgłaszane.
- Fizjoterapeuta powinien skonsultować się z personelem pielęgniarskim w celu ustalenia, czy podczas ćwiczeń konieczne jest monitorowanie stężenia glukozy we krwi. Poziom GH może gwałtownie spaść po usunięciu guza i spowodować hipoglikemię.
Diagnoza różnicowa
Kilka chorób współistniejących z akromegalią pokrywa się z powszechnymi zaburzeniami; w rezultacie akromegalia może być źle zdiagnozowana. Choroby współistniejące, które mogą prowadzić do niewłaściwej diagnozy obejmują:
- Zapalenie stawów
- Nadciśnienie tętnicze
- Cukrzyca
- Zespół cieśni nadgarstka
- Dysfunkcja układu oddechowego
- Zaangażowanie serca
- Nieudana supresja hormonu wzrostu może być również obserwowana u pacjentów z cukrzycą, niewydolnością nerek, niewydolnością wątroby, a także u pacjentów z otyłością lub tych na estrogenowej substytucji. Może to potencjalnie prowadzić do błędnej diagnozy.
Źródła
- Stowarzyszenie Sieci Przysadkowej. Acromegaly.org. Kliknij tutaj
- National Endocrine and Metabolic Diseases Information Service. Kliknij tutaj
- University of Maryland Medical Center. Kliknij tutaj
- 1.0 1.1 1.2 1.3 1.4 1.5 1.6 1.7 1. Vance M. Akromegalia: fascynujące schorzenie przysadki mózgowej. Neurosurg Focus 2010;29(4):1.
- 2,00 2,01 2,02 2,03 2,04 2,05 2,06 2,07 2,08 2,09 2,10 2,11 2,12 2,13 2,14 2,15 2,16 2,17 2,18 2,19 2,20 2,21 2,22 2,23 2,24 2,25 2,26 2. Cordero RA, Barkan AL. Aktualna diagnostyka akromegalii. Rev Endocr Metab Disord 2008;9:13-19.
- 3,0 3,1 3,2 3,3 3,4 3,5 3,6 3,7 3,8 3,9 3.Merck Manual Home Edition. Akromegalia i gigantyzm: zaburzenia przysadki mózgowej. http://www.merckmanuals.com/home/print/sec13/ch162e.html (dostęp 11 marca 2011).
- 4,00 4,01 4,02 4,03 4,04 4,05 4,06 4,07 4,08 4,09 4,10 4,11 4,12 4,13 4,14 4,15 4,16 4,17 4.Fleseriu M, Delashaw JB, Cook DM. Acromegaly: a review of current medical therapy and new drugs on the horizon. Neurosurg Focus 2010;29(4):E15.
- 5,0 5,1 5,2 5,3 5,4 5,5 5,6 5,7 5,8 5. Reid TJ, Post KD, Bruce JN, Kanibir MN, Reyes-Vidal CM, Freda PU. Features at diagnosis of 324 patients with acromegaly did not change from 1981 to 2006: acromegaly remains under-recognized and under-diagnosed. Clinical Endocrinology 2010;72:203-208.
- 6,00 6,01 6,02 6,03 6,04 6,05 6,06 6,07 6,08 6,09 6,10 6,11 6,12 6,13 6,14 6,15 6,16 6,17 6,18 6,19 6,20 6,21 6.Melmed S. Acromegaly pathogenesis and treatment. J. Clin. Invest 2009;119:3189-3202.
- 7,0 7,1 7,2 7,3 7,4 7,5 7,6 7,7 7,8 7.Del Porto LA, Liubinas SV, Kaye AH. Treatment of persistent acromegaly. J Clin Neurosci 2011; 18:181-190.
- 8.00 8.01 8.02 8.03 8.04 8.05 8.06 8.07 8.08 8.09 8.10 8.11 8.12 8.13 8.14 8.Colao A, Ferone D, Marzullo P, Lombardi G. Systemic complications of acromegaly: epidemiology, pathogenesis, and management. Endocrine Reviews. 2004; 25(1):102-152
- 9.00 9.01 9.02 9.03 9.04 9.05 9.06 9.07 9.08 9.09 9.10 9.11 9.12 9.13 9.14 9.15 9.16 9.Goodman CC, Fuller KS. Pathology: implications for the physical therapist. 3rd ed. St.Louis: Saunders-Elsevier, 2009.
.