Właściwe użycie oftalmoskopu wymaga odrobiny praktyki i znajomości funkcji urządzenia. Niezależnie od typu modelu, te ręczne urządzenia są krytyczne w ocenie i diagnozie różnych chorób oka.

Standardowe oftalmoskopy ADC posiadają reostatyczny przełącznik kontrolny do zasilania źródła światła. Ten przełącznik kontrolny pozwala również na ręczne sterowanie jasnością światła. Nasze oftalmoskopy kieszonkowe posiadają włącznik/wyłącznik zasilania, jak również selektor apertury z pięcioma różnymi aperturami do wyboru. Zarówno wersja standardowa jak i kieszonkowa posiadają pełny zakres wyboru soczewek, przy czym wersja standardowa posiada 24 soczewki korekcyjne, a wersja kieszonkowa 19.
Przed rozpoczęciem badania z użyciem oftalmoskopu, ważne jest, aby upewnić się, że masz odpowiednie miejsce, które ułatwi badanie. Po obu stronach pacjenta powinna znajdować się odpowiednia przestrzeń umożliwiająca ustawienie oftalmoskopu i badającego. Wiele badań wykonywanych za pomocą oftalmoskopu wymaga niskiego poziomu oświetlenia dla najlepszej wizualizacji struktur oka, dlatego pomieszczenie powinno mieć odpowiednie sterowanie oświetleniem.
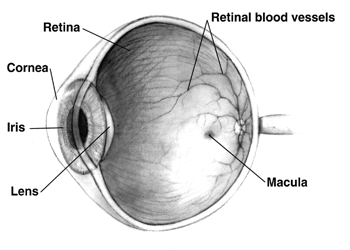
Przed dokładnym zbadaniem pacjenta należy najpierw przeprowadzić test czerwonego odruchu. Wykonuje się go przy użyciu soczewki 0 w przyciemnionym pomieszczeniu. Trzymając oftalmoskop w odległości około sześciu cali od pacjenta, źródło światła jest nachylone pod kątem około dwudziestu pięciu stopni w kierunku oka pacjenta, aby sprawdzić, czy światło odbija się od siatkówki. Brak tego odbicia może wskazywać na obecność kilku zaburzeń w obrębie oka.
Podczas bezpośredniego badania oczu pacjenta należy używać prawej ręki i prawego oka do badania prawego oka pacjenta, a lewej ręki i lewego oka do badania lewego oka pacjenta. Podczas badania pacjent powinien pozostać nieruchomy i skupić wzrok na odległym obiekcie, aby ułatwić wizualizację struktur w oku.
Tarcza nerwu wzrokowego powinna być zbadana jako pierwsza i powinna stać się widoczna, gdy zbliżysz się do pacjenta. Ogólnie rzecz biorąc, stanie się to, gdy będziesz w odległości około dwóch cali od oka pacjenta. Aby wyraźnie zobaczyć tarczę, należy obrócić soczewki, aż będzie ona ostra. Oczy nadwzroczne będą wymagały więcej soczewek dodatnich (+) dla prawidłowej wizualizacji, podczas gdy oczy krótkowzroczne wymagają soczewek ujemnych (-). Szczególną uwagę należy zwrócić na zabarwienie, kształt, uniesienie i stan naczyń krwionośnych w obrębie tarczy nerwu wzrokowego podczas przeprowadzania tej oceny.
Po zakończeniu badania należy prześledzić tętnice siatkówki i zbadać cztery arkady naczyniowe, w tym nadtwardówkową, nadskroniową, podtwardówkową i podnamiotową. Pomocne może być poproszenie pacjenta o spojrzenie w kierunku każdego podcienia naczyniowego, przy jednoczesnym ustawieniu się w pozycji nieco przeciwnej do ruchu oka, aby lepiej uwidocznić każdy podcień.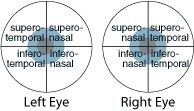
Ostatnia część badania obejmuje ocenę plamki. Aby jak najlepiej zobrazować tę część oka, pacjent może patrzeć bezpośrednio w źródło światła lub źródło światła może być umieszczone tymczasowo w odległości mniej więcej dwóch tarcz wzrokowych. Ponieważ może to być niekomfortowe dla pacjenta, ta część badania powinna być wykonywana jako ostatnia i powinna trwać jak najkrócej, aby uniknąć nadmiernej ekspozycji pacjenta na źródło światła.
.